Daftar contact person ATLS se-Indonesia
NAD:
RSU Dr. Zainoel Abidin Banda Aceh (0651)-23904, CP: Mirna (0852 770 33877)
Sumatra:
RSU H. Adam Malik Medan (061)-8361418, CP: Didi (0813 763 19853)
RS. Dr. Moch Husein Palembang (0711)-703874, CP: Eta (0813 6717 6567)
RS. RD. Mattaher Jambi (0741)-667698
RS. Dr. M. Djamil Padang (0751)-30706
RSUD Achmad Muchtar Bukittinggi (0752)-21322
Jakarta:
Pusdiklat ATLS Indonesia, (021)-85918122, CP: Tetty, Citra
Jawa Barat:
RS. Dr. Hasan Sadikin Bdg, (022)-2034574, CP: Aah (0812 207 1921)
Jawa Tengah - Jogja:
RS. Dr. Sardjito Jgj, (0274)-581333, CP: Mimin (08122 7200 56)
RS. Dr. Moewardi Solo, (0271)-664053, CP: Hartini (0815 671 8844)
RS. Dr. Karyadi Smg, (024)-8413305, CP: Dwi (0815 664 6479)
Jawa Timur:
RS. Dr. Soetomo Sby, (031)-5024972, CP: Mamiek (0816 526 558)
RS. Dr. Saiful Anwar Mlg, (0341)-316068, CP: Wisnandari (08123 503029)
Bali:
RS. Sanglah Dps (0361)-257398, CP: Tjaho (0813 387 50054)
Kalimantan:
RSU Dr. Kanujoso D. Balikpapan (0542)-873901, ext 1013, CP: Hasma (0816 200 238)
RS. Ulin Banjarmasin (0511)-3264965, CP: Ulfa (0813 497 14912)
RS. Dr. Soedarso Pontianak (0561)-737701
Sulawesi:
RS. Dr. Wahidin S. Makassar (0411)-580110, CP: Fifi (0812 424 3654)
Read the rest of this entry...
- Find out what I'm doing,...
ATLS tahun 2010
FATHER
 Biasanya, bagi seorang anak perempuan
Biasanya, bagi seorang anak perempuan
yang sudah dewasa, yang sedang bekerja diperantauan, yang
ikut suaminya merantau di luar kota atau luar negeri, yang
sedang bersekolah atau kuliah jauh dari kedua orang
tuanya.....
Akan sering merasa kangen sekali dengan Mamanya.
Lalu bagaimana dengan Papa?
Clik here to Enlage Picture
Mungkin karena Mama lebih sering menelepon untuk menanyakan
keadaanmu setiap hari,
tapi tahukah kamu, jika ternyata Papa-lah yang mengingatkan
Mama untuk menelponmu?
Mungkin dulu sewaktu kamu kecil, Mama-lah yang lebih sering
mengajakmu bercerita atau berdongeng,
tapi tahukah kamu, bahwa
sepulang Papa bekerja dan dengan wajah lelah Papa selalu
menanyakan pada Mama tentang kabarmu dan apa yang kau
lakukan seharian?
Pada saat dirimu masih seorang anak perempuan kecil......
Papa biasanya mengajari putri kecilnya naik sepeda.
Dan setelah Papa mengganggapmu bisa, Papa akan melepaskan
roda bantu di sepedamu...
Kemudian Mama bilang : "Jangan dulu Papa, jangan
dilepas dulu roda bantunya" ,Mama takut putri manisnya
terjatuh lalu terluka....
Tapi sadarkah kamu?
Bahwa Papa dengan yakin akan membiarkanmu, menatapmu, dan
menjagamu mengayuh sepeda dengan seksama karena dia tahu
putri kecilnya PASTI BISA.
Pada saat kamu menangis merengek meminta boneka atau mainan
yang baru, Mama menatapmu iba.
Tetapi Papa akan mengatakan dengan tegas : "Boleh,
kita beli nanti, tapi tidak sekarang"
Tahukah kamu, Papa melakukan itu karena Papa tidak ingin
kamu menjadi anak yang manja dengan semua tuntutan yang
selalu dapat
dipenuhi?
Saat kamu sakit pilek, Papa yang terlalu khawatir sampai
kadang sedikit membentak dengan berkata :
"Sudah di bilang! kamu jangan minum air
dingin!".
Berbeda dengan Mama yang memperhatikan dan menasihatimu
dengan lembut.
Ketahuilah, saat itu Papa benar-benar mengkhawatirkan
keadaanmu.
Ketika kamu sudah beranjak remaja....
Kamu mulai menuntut pada Papa untuk dapat izin keluar
malam, dan Papa bersikap tegas dan mengatakan: "Tidak
boleh!".
Tahukah kamu, bahwa Papa melakukan itu untuk menjagamu?
Karena bagi Papa, kamu adalah sesuatu yang sangat - sangat
luar biasa berharga..
Setelah itu kamu marah pada Papa, dan masuk ke kamar sambil
membanting pintu...
Dan yang datang mengetok pintu dan membujukmu agar tidak
marah adalah Mama....
Tahukah kamu, bahwa saat itu Papa memejamkan matanya dan
menahan gejolak dalam batinnya,
Bahwa Papa sangat ingin mengikuti keinginanmu, Tapi
lagi-lagi dia HARUS
menjagamu?
Ketika saat seorang cowok mulai sering menelponmu, atau
bahkan datang ke rumah untuk menemuimu, Papa akan memasang
wajah paling cool sedunia.... :')
Papa sesekali menguping atau mengintip saat kamu sedang
ngobrol berdua di ruang tamu..
Sadarkah kamu, kalau hati Papa merasa cemburu?
Saat kamu mulai lebih dipercaya, dan Papa melonggarkan
sedikit peraturan untuk keluar rumah untukmu, kamu akan
memaksa untuk melanggar jam malamnya.
Maka yang dilakukan Papa adalah duduk di ruang tamu, dan
menunggumu pulang dengan hati yang sangat khawatir...
Dan setelah perasaan khawatir itu berlarut - larut...
Ketika melihat putri kecilnya pulang larut malam hati Papa
akan mengeras dan Papa memarahimu.. .
Sadarkah kamu, bahwa ini karena hal yang di sangat ditakuti
Papa akan segera datang?
"Bahwa putri kecilnya akan segera pergi meninggalkan
Papa"
Setelah lulus SMA, Papa akan sedikit memaksamu untuk
menjadi seorang Dokter
atau Insinyur.
Ketahuilah, bahwa seluruh paksaan yang dilakukan Papa itu
semata - mata hanya karena memikirkan masa depanmu nanti...
Tapi toh Papa tetap tersenyum dan mendukungmu saat
pilihanmu tidak sesuai dengan keinginan Papa
Ketika kamu menjadi gadis dewasa....
Dan kamu harus pergi kuliah dikota lain...
Papa harus melepasmu di bandara.
Tahukah kamu bahwa badan Papa terasa kaku untuk memelukmu?
Papa hanya tersenyum sambil memberi nasehat ini - itu, dan
menyuruhmu untuk berhati-hati. .
Padahal Papa ingin sekali menangis seperti Mama dan
memelukmu erat-erat.
Yang Papa lakukan hanya menghapus sedikit air mata di sudut
matanya, dan menepuk pundakmu berkata "Jaga dirimu
baik-baik ya sayang".
Papa melakukan itu semua agar kamu KUAT...kuat untuk pergi
dan menjadi dewasa.
Disaat kamu butuh uang untuk membiayai uang semester dan
kehidupanmu, orang pertama yang mengerutkan kening adalah
Papa.
Papa pasti berusaha
keras mencari jalan agar anaknya bisa merasa sama dengan
teman-temannya yang lain.
Ketika permintaanmu bukan lagi sekedar meminta boneka baru,
dan Papa tahu ia tidak bisa memberikan yang kamu
inginkan...
Kata-kata yang keluar dari mulut Papa adalah :
"Tidak.... Tidak bisa!"
Padahal dalam batin Papa, Ia sangat ingin mengatakan
"Iya sayang, nanti Papa belikan untukmu".
Tahukah kamu bahwa pada saat itu Papa merasa gagal membuat
anaknya tersenyum?
Saatnya kamu diwisuda sebagai seorang sarjana.
Papa adalah orang pertama yang berdiri dan memberi tepuk
tangan untukmu.
Papa akan tersenyum dengan bangga dan puas melihat
"putri kecilnya yang tidak manja berhasil tumbuh
dewasa, dan telah menjadi seseorang"
Sampai saat seorang teman Lelakimu datang ke rumah dan
meminta izin pada Papa untuk mengambilmu darinya.
Papa akan sangat berhati-hati memberikan izin..
Karena Papa tahu.....
Bahwa lelaki itulah yang akan
menggantikan posisinya nanti..
Dan akhirnya....
Saat Papa melihatmu duduk di Panggung Pelaminan bersama
seseorang Lelaki yang di anggapnya pantas menggantikannya,
Papa pun tersenyum bahagia....
Apakah kamu mengetahui, di hari yang bahagia itu Papa pergi
kebelakang panggung sebentar, dan menangis?
Papa menangis karena papa sangat berbahagia, kemudian Papa
berdoa....
Dalam lirih doanya kepada Tuhan, Papa berkata: "Ya
Allah tugasku telah selesai dengan baik....
Putri kecilku yang lucu dan kucintai telah menjadi wanita
yang cantik....
Bahagiakanlah ia bersama suaminya..."
Setelah itu Papa hanya bisa menunggu kedatanganmu bersama
cucu-cucunya yang sesekali datang untuk menjenguk...
Dengan rambut yang telah dan semakin memutih....
Dan badan serta lengan yang tak lagi kuat untuk menjagamu
dari bahaya....
Papa telah menyelesaikan tugasnya....
Papa, Ayah, Bapak, atau Abah kita...
Adalah sosok yang harus
selalu terlihat kuat...
Bahkan ketika dia tidak kuat untuk tidak menangis...
Dia harus terlihat tegas bahkan saat dia ingin
memanjakanmu. .
Dan dia adalah yang orang pertama yang selalu yakin bahwa
"KAMU BISA" dalam segala hal..
---dari email teman saya "swanty chunnaedy.dr",tak diketahui dari mana sumber aslinya---
download this page as pdf
Read the rest of this entry...
Obstetric Anesthesia
Download here
Clinical Anesthesia
Download di sini
Practical USG for Anesthesia
DOWNLOAD
TRANSFUSI PACKED RED CELL
Secara umum pemakaian PRC ini dipakai pada pasien anemia yang tidak disertai penurunan volume darah, misalnya pasien dengan anemia hemolitik, anemia hipoplastik kronik, leukemia akut, leukemia kronik, penyakit keganasan, talasemia, gagal ginjal kronis, dan perdarahan-perdarahan kronis yang ada tanda “oksigen need” (rasa sesak, mata berkunang, palpitasi, pusing, dan gelisah). PRC diberikan sampai tanda oksigen need hilang. Biasanya pada Hb 8-10 gr/dl.(6,8,12)
Untuk menaikkan kadar Hb sebanyak 1 gr/dl diperlukan PRC 4 ml/kgBB atau 1 unit dapat menaikkan kadar hematokrit 3-5 %. (7,8)
Keuntungan transfusi PRC dibanding darah lengkap : (1,5,7):
1. Kemungkinan overload sirkulasi menjadi minimal
2. Reaksi transfusi akibat komponen plasma menjadi minimal.
3. Reaksi transfusi akibat antibodi donor menjadi minimal.
4. Akibat samping akibat volume antikoagulan yang berlebihan menjadi minimal.
5. Meningkatnya daya guna pemakaian darah karena sisa plasma dapat dibuat menjadi komponen-komponen yang lain.
Kerugian PRC adalah masih cukup banyak plasma, lekosit, dan trombosit yang tertinggal sehingga masih bisa terjadi sensitisasi yang dapat memicu timbulnya pembentukan antibodi terhadap darah donor. Sehingga pada pasien yang memerlukan transfusi berulang, misalnya pasien talasemia, paroksismal nocturnal hemoglobinuria, anemia hemolitik karena proses imunologik, dsb serta pasien yang pernah mengalami reaksi febrile sebelumnya (reaksi terhadap lekosit donor) Untuk mengurangi efek samping komponen non eritrosit maka dibuat PRC yang dicuci (washed PRC). Dibuat dari darah utuh yang dicuci dengan normal saline sebanyak tiga kali untuk menghilangkan antibodi. Washed PRC hanya dapat disimpan selama 4 jam pada suhu 4oC, karena itu harus segera diberikan. (8,9)
sumber: JEVUSKA
TEHNIK TRANSFUSI
Transfusi dilakukan dengan transfusi set yang memiliki saringan untuk menghalangi bekuan fibrin dan partikel debris lainnya. Transfusi set baku memiliki saringan dan ukuran pori-pori 170 mikron. Pada keadaan normal, sebuah transfusi set dapat digunakan untuk 2 sampai 4 unit darah. (8,9)
Vena terbaik untuk kanulasi darah adalah vena pada bagian dorsal tangan dan pada lengan atas. Dalam keadaan darurat dapat dilakukan venaseksi untuk menjamin kelancaran dan kecepatan transfusi.(5,11)
Waktu mengambil darah dari lemari es, perhatikan plasmanya. Jika ada tanda-tanda hemolisis (warna coklat hitam, keruh) jangan diberikan. Darah yang belum akan ditransfusikan harus tetap di dalam lemari es.(6,7)
Sebelum transfusi, diberikan terlebih dahulu 50-100 ml NaCl fisiologik. Jangan menggunakan larutan lain karena dapat merugikan. Larutan dekstrose dan larutan garam hipotonik dapat menyebabkan hemolisis. Ringer laktat atau larutan lain yang mengandung kalsium akan menyebabkan koagulasi.(6,8) Jangan menambahkan obat apapun ke dalam darah yang ditransfusikan. Obat-obatan memiliki pH yang berbeda sehingga dapat menyebabkan hemolisis, lagipula bila terjadi reaksi transfusi akan sulit untuk menentukan apakah hal itu terjadi akibat obat atau akibat darah yang ditransfusikan.(8,10)
Jika sejumlah besar darah akan ditransfusikan dalam waktu yang singkat, maka dibutuhkan darah hangat, karena darah yang dingin akan mengakibatkan aritmia ventrikel bahkan kematian. Menghangatkan darah dengan air hangat hendaknya pada suhu 37-39oC. Karena bila lebih 40oC, eritrosit akan rusak.(5) Pada 100 ml pertama pemberian darah lengkap hendaknya diteliti dengan hati-hati dan diberikan perlahan-lahan untuk kemungkinan deteksi dini reaksi transfusi. (5,6,8)
Transfusi set mengalirkan darah 1 ml dalam 20 tetes. Laju tercepat yang bisa tercapai adalah 60 ml permenit.(11) Laju transfusi tergantung pada status kardiopulmoner resipien. Jika status kardiopulmoner normal, maka dapat diberikan 10-15 ml/kgBB dalam waktu 2-4 jam. Jika tidak ada hemovolemia maka batas aman transfusi adalah 1 ml/kgBB/jam (1 unit kurang lebih 3 jam) atau 1000 ml dalam 24 jam.(4,12) Tetapi jika terdapat gagal jantung yang mengancam maka tidak boleh ditransfusikan melebihi 2 ml/kgBB/jam .(3) Karena darah adalah medium kultur yang ideal untuk bakteri, sebaiknya transfusi satu unit darah tidak boleh melewati 5 jam karena meningkatnya resiko proliferasi bakteri.(6,8,12)
Kasus-kasus dengan perdarahan yang hebat kadang-kadang dibutuhkan transfusi yang cepat sampai 6-7 bag dalam setengah jam. Setelah sirkulasi tampak membaik dikurangi hingga 1 bag tiap 15 menit.(5,6)
Tidak dianjurkan memberi obat antihistamin , antipiretika, atau diuretika secara rutin sebelum transfusi untuk mencegah reaksi. Reaksi panas pada dasarnya adalah tanda bahaya bahwa sedang terjadi reaksi transfusi. Diuretika hanya diperlukan pada pasien anemia kronis yang perlu transfusi sampai 20 ml/kgBB dalam 24 jam.(12)
Cara-cara Meningkatkan Kecepatan Transfusi : (9,11)
1. Letakkan botol darah setinggi mungkin. Peningkatan 2 kali menyebabkan kecepatan transfusi meningkat 2 kali pula.
2. Pergunakan jarum atau kanula sebesar mungkin.
3. Dengan memompakan darah meningkatkan tekanan udara dalam botol.
4. Dengan memompakan darah-darah yang berada di dalam kateter bawah.
sumber: JEVUSKA
TRANSFUSI SANGAT DARURAT
sumber: JEVUSKA
TRANSFUSI DARAH MASIF
1. Koagulopati
a. Trombositopenia
Terjadi setelah transfusi darah simpan lama lebih dari 80 ml/kgBB. Diatasi
dengan pemberian trombosit bila jumlah trombosit <50.000/mm3 atau
memberi unit darah utuh segar setiap transfusi 4 unit darah simpan.
b. Turunnya faktor koagulasi labil (faktor V dan faktor VIII. Dapat diatasi
dengan pemberian 1 unit FFP setiap transfusi 5 unit WB/PRC.
2. Keracunan Sitrat
Tubuh memiliki kemampuan yang besar untuk metabolisme sitrat, kecuali pada keadaan shock, penyakit hati, dan lanjut usia. Pada kasus ini dapat diberikan Calcium Glukonas 10% 1 gram IV pelan-pelan setiap telah masuk 4 unit darah.
3. Hiperkalemia
Kalium dalam darah simpan 21 hari dapat naik setinggi 32 mEq/L, sedangkan batas dosis infus kalium adalah 20 mEq/jam. Hiperkalemia menyebabkan aritmia sampai fibrilasi ventrikel/cardiac arrest. Untuk mencegah hal ini diberikan Calsium Glukonas 5 mg/kgBB I.V pelan-pelan. Maksud pemberian kalsium disini karena kalsium merupakan antagonis terhadap hiperkalemia.
JEVUSKA
PENGUJIAN DARAH
Dilakukan tes golongan darah sistem ABO dengan cara Eritrosit di tes terhadap antigennya dengan antisera Anti-A dan Anti-B (slide tes). Di Indonesia Rh(+) hampir 100%. Tes tersebut di atas harus dikerjakan pada suhu kamar atau lebih dingin (20-22oC). Karena pada suhu 37oC reaksi menjadi lemah Juga dilakukan pengujian terhadap agen penyakit menular seperti sifilis, HbsAg, anti HCV. Dan anti HIV 1 dan 2. (8,9,12)
Karena hampir semua populasi di Indonesia memiliki Rhesus (+).Pada keadaan transfusi yang sangat mendesak jika tidak tersedia golongan darah yang sama, dapat digunakan PRC jenis golongan darah O.(12)
Uji silang mayor dilakukan dengan memeriksa serum resipien dengan eritrosit donor untuk mendeteksi antibodi resipien yang dapat menyebabkan lisis eritrosit donor dan menyebabkan reaksi transfusi hemolitik. Uji silang minor memeriksa serum donor dengan eritrosit resipien. Kedua reaksi silang tersebut dikerjakan dalam 3 fase yaitu : medium NaCl 0,9%, albumin, dan Coombs, seluruhnya memerlukan waktu 2 jam.(12)
sumber: JEVUSKA
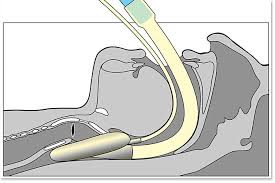
INTUBASI FIBEROPTIK
Teknologi fiberoptik fleksibel memungkinkan dilakukan inspeksi dan intubasi trakea, dan oleh karena pengenalan endoskopi dapat ditolerir dengan baik oleh pasien, sehingga jalan napas trakeal dapat dipasang sebelum induksi anestesi umum. Endoskopi yang mudah memerlukan :
1. rongga udara
2. sekresi minimal
3. persiapan pasien yang baik
4. pengalaman dan pengenalan terhadap anatomi jalan napas.
5. waktu
endoskopi mungkin penggunaannya terbatas pada beberapa keadaan kesulitan jalan napas, khususnya selama keadaan darurat dimana terjadi pembengkakan, pemindahan dan deformitas jaringan, perdarahan dan sekresi. Sering berhasil sebagai prosedur elektif pada kondisi dimana akses jalan napas dikurangi oleh kurangnya ekstensi kranio servikal atau pembukaan mulut.
IDENTIFIKASI PASIEN YANG MEMERLUKAN INTUBASI FIBEROPTIK FLEKSIBEL.
Adalah mudah mengenali pasien yang sangat jelas membutuhkan intubasi fiberoptik. Pengenalan terhadap pasien yang kurang jelas merupakan suatu seni dibanding ilmu pengetahuan.
ARTRITIS RHEUMATOID
Pasien yang menderita penyakit reumatoid servikal sering kali sulit dilaringoskopi direk. Keterlibatan glottis adalah hal yang sering (pasien sering bersuara parau dan stridor) intubasi fiberoptik telah menunjukkan kemampuan mengurangi insiden stridor post operatif pada pasien pasien ini.
Tulang belakang servikal yang tidak stabil.
Keuntungan intubasi fiberoptik dibanding laringoskopi direk menyangkut keamanan neurologis tidak terbukti. Tidak ada laporan meyakinkan mengenai cedera medulla spinalis servikal adalah akibat laringsokopi direk. Namun, kurangnya bukti yang diumumkan mengenai cedera medulla spinalis yang diinduksi laringoskopi tidak dapat dianggap sebagai bukti bahwa prosedur ini tanpa bahaya. Laringoskopi direk yang sulit adalah berbahaya pada pasien normal, dan kelainan servikal mesti bertempur melawan segala usaha pada laringoskopi direk yang melibatkan tenaga minimal.
Banyak tulang belakang servikal yang “tidak stabil” pada saat dilakukan anestesi dibuat kaku dengan pemakaian alat fiksasi, seperti frame separuh badan. Pada keadaan ini , intubasi fiberoptik merupakan pilihan terbaik.
TUNTUNAN INTUBASI FIBEROPTIK
Intubasi fiberoptik yang berhasil tergantung pada :
• Orientasi
• Penglihatan
• Ventilasi
• Penekanan (Refleks)
• Sedasi
• Posisi
• Rotasi (pipa trakea)
ORIENTASI
Penyebab kesulitan tersering adalah ahli endoskopi kehilangan arah. Jika sebuah sistem televisi digunakan maka penting untuk membuat tampilan layarnya sesuai dengan pandangan mata. Akan sangat membantu jika mengetahui mana yang bagian atas, bawah, dan samping dari jalan napas yang didapatkan saat endoskopi maju, dimana identifikasi anatomi (khususnya kelainan anatomi)sangat diperlukan. Hilangnya orientasi paling sering akibat kegagalan mengidentifikasi palatum keras (pendekatan nasal) atau lidah (pendekatan oral). Dengan pendekatan nasal, sangatlah berguna mengidentifikasi palatum keras sebelum memasuki lubang hidung. Penting untuk memeriksa kedua lubang hidung dan memilih yang lebih paten. Sekali palatum diidentifikasi, maka mudah untuk mengikutinya dibawah palatum lunak (tergantung posisi ahli endoskopi), masuki orofaring dan kenali struktur glottis. Dengan pendekatan oral, laringoskopi fiberoptik ditahan pada posisi tengah dengan lidah pada atas atau dasar dari lapangan penglihatan.
PENGLIHATAN
Penglihatan yang adekut tergantung pada ruang udara dan sekresi yang minimal. Tambahan ruang udara dan minimalisasi sekresi merupakan hal yang harus dicapai. Pasien sadar mempunyai jalan napas yang paling paten. Jalan napas buatan seperti ovassapian atau COPA sangat berguna, sedang LMA hampir selalu menyajikan penglihatan yang memuaskan. Pemberian agen pengering tidak selalu diperlukan, tetapi penting jika anestesi topikal akan dipakai. Sekret dapat “ditiup” dengan insuflasi oksigen melalui pipa pengisap, tetapi pernah dilaporkan adanya ruptur lambung. Pada pasien sadar yang diminta untuk bernapas dalam biasanya sangat membantu. LMA (atau ILMA) secara khusus berguna jika terdapat sekret yang berlebihan, karena alat ini membantu mengisolasi glottis dari sekret. Saluran pengisap pada laringoskop direk tidak efektif; kateter pengisap normal jauh lebih baik.
VENTILASI
Kecemasan akan ventilasi pasien yang dibius akan mengganggu ahli endoskopi, kurangnya pengalaman terhadap endoskopi (baik asisten maupun operator) haruslah dianggap sebagai alasan untuk mempertimbangkan endoskopi sadar.
Ada dua pilihan :
1. apneu: ahli endoskopi berpengalaman akan mampu megintubasiu pasien apneu sama halnya dengan yang diperlukan pada laringoskop direk.
2. sistem ventilasi:. Peralatan buatan pada ventilasi pasien yang dianestesi meliputi masker wajah khusus, nasal airway, guedel airway yang dimodifikasi, dan COPA. LMA dan ILMA menyediakan solusi yang paling memuaskan terhadap masalah ventilasi selama endoskopi. Ventilasi paru paru pasien dapat berlanjut sementara endoskop diinsersi melalui puncak kateter bronkoskopik. Endoskopi dikeluarkan saat operator yakin telah masuk ke trakea. Kateter kemudian dikeluarkan dan endoskop di insersi ulang.
Kanula kriko tiroid dapat menjadi alat ventilasi, dan ditempatkan sebelum induksi anestesi. Sangat berguna jika penempatan intrakranial ditetapkan sebelum insuflasi dengan tekanan jalan napas tinggi.
PENEKANAN REFLEKS
Batuk, henti napas dan laringospasme adalah semua masalah yang sering pada endoskopi pasien yang teranestesi dengan transmisi neuromuskular yang normal. Blokade neuromuskular mengatasi masalah ini, tetapi kemampuan memventilasi paru-paru harus dipastikan sebelum agen diberikan. Penekanan refleks glottis dengan agen anestesi lokal lebih mudah dilakukan pada kasus-kasus elektif. Lidokain bekerja lebih baik (dan diabsorbsi lebih baik) jika mukosanya kering. Agen pengering seperti glycopyrrolate mesti diberikan, paling bagus 30 menit sebelum dimulai. Lidokain relatif bebas dari komplikasi racun saat dipakai pada nasofaring dan glottis tetapi cukup iritant. Stridor ringan sering terjadi dan pernah dilaporkan adanya obstruksi total jalan napas. Dosis sampai 10 mg/Kg masih dapat diterima, namun sering terlihat adanya hipotensi setelah dilakukan intubasi. Pemakaian jalur oral pada pasien sadar dihambat oleh refleks muntah yang timbul setelah perangsangan pangkal lidah. Blokade cabang lidah dari saraf glossofaringeal dapat mengurangi refleks ini. Namun insersi jarum sulit jika pasien tidak mampu membuka mulutnya secara adekuat seperti biasanya. Semprotan lidokain topikal 10 % pada lekukan paraglossus distal lebih dapat diterima dibanding blokade saraf dengan jarum. Penggunaan dental prop dianjurkan jika jalur oral dipakai pada pasien sadar.
Jalur nasal menghindarkan refleks muntah dan memberikan sudut ambilan yang lebih besar. Sebagai persiapan, jelly lidokain 2 %harus dimasukkan ke dalam kavum nasal, diikuti semprotan lidokain 10 % ke dalam orofaring. Dapat juga dipakai vasokonstriktor seperti Xylometazoline dan phenylephrine atau kokain 4%, selanjutnya endoskopi dapat langsung dimulai. Karena pelaluan endoskopi tidak menyakitkan. Anestesi lokal pada glottis dapat dicapai oleh lidokain yang sudah diberikan sebelumnya. Anestesi selanjutnya didapatkan dengan injeksi kriko tiroid atau injeksi lidokain melalui endoskop. Keuntungan injeksi kriko tiroid yakni ahli endoskopi dapat segera memasuki glottis begitu terlihat. Kerugiannya bahwa batuk saat injeksi dilakukan kadang kala berwarna merah. Injeksi lidokain melalui alat pengisap memerlukan asisten yang terlatih. Sangatlah bijaksana melatih hal ini sebelumnya, atau gunakan kateter epidural (end cut off) yang melalui saluran pengisap.sebagai penuntun. Injeksinya harus akurat sebanyak 5 ml lidokain4 % yang diarahkan ke glottis sudah cukup. Penglihatan kadang kala hilang, tetapi akan kembali dengan meminta pasien mengambil napas dalam.
SEDASI
Sejumlah kecil pasien hendaknya diintubasi sadar, dan dalam pembicaraan mengenai hal ini menyangkut ketakutan membuat pasien gugup. Pemberian sedasi sangat membantu pada hampir seluruh kasus dan intubasi yang sesungguhnya dapat disertai dengan induksi agen intravena. Penambahan sejumlah kecil midazolam atau propofol cukup untuk memberikan sedasi sadar. Sedasi haruslah minimal jika ada obstruksi jalan napas. Nasihat ini perlu dikualifikasi, karena pada beberapa kasus sumbatan jalan napas yang serius dimana laringoskopi direk pasti sulit dilakukan dan endoskopi juga akan sulit karena adanya sekret dan bengkak. Ahli endoskopi hanya mempunyai satu kesempatan melihat dan memasuki glottis. Dalam situasi seperti ini mungkin lebih baik memberikan anestesi intravena dan suxametason begitu endoskop berada pada trakea.
POSISI PASIEN DAN LAYAR TELEVISI
Jika memakai televisi, maka penting untuk menempatkannya dalam posisi dimana ahli endoskopi tidak perlu membalikkan kepala untuk melihatnya. Posisi ahli anestesi paling umum pada kepala pasien yang teranestesi dan disamping pasien yang sadar. Pasien sadar merasa kurang terancam jika diperbolehkan berdiri.
ROTASI
Stiles dkk pada tahun 1972 menerbitkan sejumlah 100 intubasi fiberoptik . mereka menyimpulkan bahwa tube terbaik yang dipakai adalah yang fleksibel, kuat, “berpelindung” dan penting untuk memutarnya sacara konstan. Begitu dimasukkan. Nasihat ini masih benar seluruhnya. Sangat penting menggunakan teknik “menggiling” ini saat berusaha memasukkan pipa kedalam hidung atau LMA. Kegagalan memutar merupakan penyebab kesalahan yang paling sering. Jika tidak ada pipa yang berpelindung, maka sangat berguna untuk melunakkan pipa plastik dengan menghangatkannya dalam air steril. Sangatlah bodoh berusaha memasukkan pipa yang lebih dari 7.00 mm kedalam laringoskop fiberoptik dan sangat jarang dipakai pipa yang lebih dari 7.00 mm untuk keperluan anestesi. Jelly pelicin pada endoskopi atau pipa hanya digunakan saat pipa dimasukkan. Jelly pada jari akan menghambat kemampuan operator untuk memanipulasi endoskop dan tube. Posisi tube harus diperiksa dengan baik secara endoskopis dan auskulasi. Sangatlah mudah mengacaukan karina dan cabang dari bronkus kanan.
INTUBASI RETROGADE FIBEROPTIK
Masalah pembengkakan, kelainan anatomi, pemindahan glottis dari midline dan sekret akan mencegah keberhasilan endoskopi. Intubasi retrogade fiberoptik dapat berhasil dalam situasi seperti ini. Seutas kawat penuntun dimasukkan kedalam kavum mulut melalui jarum krikotiroid; jarum penuntun selanjutnya dilewatkan pada saluran pengisap endoskopi (dibutuhkan kawat 2 meter-peralatan retrogade yang cocok berasal dari COOKTM) endoskopi dimajukan sampai titik masuk kawat ke dalam trakea terlihat. Kawat dikeluarkan melalui mulut dan endoskop dimajukan lebih jauh kedalam trakea.
MENGAJARKAN INTUBASI FIBEROPTIK
Sebuah sistem televisi dibutuhkan, dan sangat sulit menjalankan program pelatihan tanpa kehadirannya.
Sangatlah penting untuk meyakinkan bahwa ventilasi paru-paru pasien tidak terganggu saat trainee telah terbiasa dengan penampilan endoskop. Solusi yang paling memuaskan adalah dengan memasang tube trakeal dengan laringoskop direk pada pasien yang tidak sadar. Selanjutnya orang orang dapat melakukan endoskopi tanpa harus terburu buru. LMA juga berguna dalam instruksi, membolehkan inspeksi endoskopi dari glottis melalui masker, dan memfasilitasi ventilasi saat nasendoskopi dilakukan. Topeng dapat dikeluarkan setelah nasendoskopi guna mengizinkan ahli endoskopi melihat glottis
POIN UTAMA
• Kadangkala sulit untuk mengenali pasien yang membutuhkan intubasi fiberoptik
• Endoskopi sadar haruslah dikerjakan jika ada kecemasan terhadap ventilasi selama prosedur berlangsung.
• Penekanan refleks batuk dan sedasi dianjurkan
• Sangat penting untuk memutar pipa trakea pada saat endoskop diinsersi
By: I. Calder
sumber: JEVUSKA
ANTIKOAGULAN
Sitrat berguna untuk mengikat kalsium sehingga tidak terjadi aktivitas koagulasi. Dekstrose menyediakan sumber energi untuk sel darah merah. Fosfat anorganik berfungsi sebagai buffer yang memelihara kadar 2,3- diphosphoglycerate (2,3-DPG) dan meningkatkan produksi adenosis triphosphat (ATP) sehingga meningkatkan viabilitas eritrosit. Adenin eksogen diserap oleh eritrosit untuk membentuk ATP. (4)
Saat ini juga telah dibuat secara komersial larutan aditif untuk darah (adsol, nutricel, optisol) yang dapat memperpanjang masa penyimpanan darah sampai 42 hari. Larutan aditif tersebut mengandung garam, adenin, dekstrose dengan atau tanpa manitol (9)
sumber: JEVUSKA

sumber: http://yulianafransiska.files.wordpress.com, clik here to go there
DONOR DARAH
Donor yang memenuhi syarat berusia 18-65 tahun, dengan berat badan minimal 50 kg. Suhu badan tidak boleh lebih dari 37,5? C. Denyut nadi harus reguler, tidak menunjukkan tanda abnormalitas jantung dengan frekuensi 50-100 denyut permenit. Tekanan darah sistolik dan diastolik tidak boleh melebihi 180 mmHg dan 100 mmHg. Kadar Hb minimal untuk laki-laki 13,5 gr/dl dan untuk perempuan 12,5 gr/dl.(8.9)
Frekuensi pendonoran biasanya 2-3 kali setahun dengan volume pendonoran tidak boleh melebihi 13 % volume darah untuk mencegah reaksi vasovagal.(9)
Kadang-kadang seorang yang mendonorkan darah untuk pertama kali menjadi pingsan setelah pendonoran. Hal ini biasanya terjadi pada donor dengan kecemasan, cuaca panas, dan ada riwayat sering pingsan sebelumnya. Biasanya pingsan seperti itu tidak berkomplikasi, namun dapat berakibat buruk apabila hal itu terjadi setelah donor meninggalkan ruang perawatan (10).
sumber: JEVUSKA
INDIKASI TRANSFUSI DARAH
1. Anemia pada perdarahan akut setelah didahului penggantian volume dengan cairan.
2. Anemia kronis jika Hb tidak dapat ditingkatkan dengan cara lain.
3. Gangguan pembekuan darah karena defisiensi komponen.
4. Plasma loss atau hipoalbuminemia jika tidak dapat lagi diberikan plasma subtitute atau larutan albumin.
Dalam pedoman WHO (Sibinga, 1995) disebutkan :
1. Transfusi tidak boleh diberikan tanpa indikasi kuat.
2. Transfusi hanya diberikan berupa komponen darah pengganti yang hilang/kurang.
Berdasarkan pada tujuan di atas, maka saat ini transfusi darah cenderung memakai komponen darah disesuaikan dengan kebutuhan. Misalnya kebutuhan akan sel darah merah, granulosit, trombosit, dan plasma darah yang mengandung protein dan faktor-faktor pembekuan. Diperlukan pedoman dalam pemberian komponen-komponen darah untuk pasien yang memerlukannya, sehingga efek samping transfusi dapat diturunkan seminimal mungkin.(1,3,12)
Lansteiner, perintis transfusi mengatakan : “Transfusi darah tidak boleh diberikan,kecuali manfaatnya melebihi resikonya”. Pada anemia, transfusi baru layak diberikan jika pasien menunjukkan tanda “Oxigen Need” yaitu rasa sesak, mata berkunang, berdebar (palpitasi), pusing, gelisah atau Hb <6 gr/dl.(12) Pemberian sel darah merah, sering digunakan apabila kadar Hb kurang dari 6 gr%, dan hampir tidak diperlukan bila Hb lebih dari 10 gr% dan kalau kadar Hb antara 6-10gr%, maka transfusi sel darah merah atas indikasi keadaan oksigenasi pasien. Perlu diingat bahwa kadar Hb bukanlah satu-satunya parameter, tetapi harus diperhatikan pula faktor-faktor fisiologi dan resiko pembedahan yang mempengaruhi oksigenasi pasien tersebut.(2) Kehilangan sampai 30% EBV umumnya dapat diatasi dengan cairan elektrolit saja.(3,5,12). Kehilangan lebih daripada itu, setelah diberi cairan elektrolit perlu dilanjutkan dengan transfusi jika Hb<8 gr/dl.(2,12)
Habibi dkk memberikan petunjuk bahwa dengan pemberian satu unit PRC akan meningkatkan hematokrit 3-7%. Indikasinya adalah : (2)
1. Kehilangan darah >20% dan volume darah lebih dari 1000 ml.
2. Hemoglobin < 8 gr/dl.
3. Hemoglobin <10 gr/dl dengan penyakit-penyakit utama : (misalnya empisema, atau penyakit jantung iskemik)
4. Hemoglobin <10 gr/dl dengan darah autolog.
5. Hemoglobin <12 gr/dl dan tergantung pada ventilator.
Dapat disebutkan bahwa :
Hb sekitar 5 adalah CRITICAL
Hb sekitar 8 adalah TOLERABLE
Hb sekitar 10 adalah OPTIMAL
Transfusi mulai diberikan pada saat Hb CRITICAL dan dihentikan setelah mancapai batas TOLERABLE atau OPTIMAL.(12)
sumber: JEVUSKA

sumber: http://www.rch.org.au
Rendah Hati
Setelah mengingat bahwa tak ada urusan mendesak pada saat itu,maka Profesor Washington menyatakan kesediaannya. Ia tersenyum, menggulung lengan baju, dan mulai mengerjakan pekerjaan kasar yang diminta wanita tadi. Kemudian ia membawa kayu-kayu itu ke dalam rumah dan meletakkannya di dekat perapian.
Tuskegee Univ.Seorang gadis kecil yang mengenalnya, kemudian mengatakan kepada wanita itu siapa Pak Washington sebenarnya. Keesokkan harinya wanita tadi dengan perasaan malu datang ke kantor Washington untuk meminta maaf : "Tak apa-apa, Nyonya, saya sangat senang dapat menolong anda". Wanita tadi dengan hangat menjabat tangan Pak Washington dan mengatakan bahwa perilaku Washington yang sangat terpuji itu tertanam dalam hatinya. Tak lama kemudian wanita tadi menyatakan penghormatannya dengan menyumbang beribu-ribu dolar untuk Institut Tuskegee.
Ingatlah bahwa mengerjakan sesuatu tanpa pamrih akan membuat anda dihormati manusia dan disayangi Allah. Ini merupakan hadiah sejati atas kerendahan hati. Tak ada pakaian yang lebih pantas bagi kita selain jubah kerendahan hati.
Perbandingan efek HES 6% dengan RL pada curah jantung pasien dengan blok spinal
Suatu studi telah dilakukan untuk menilai efek posisi Trendelenburg (posisi pasien telentang dengan posisi kepala lebih rendah dibanding kaki), infus larutan HES (hydroxyethyl starch) 6% atau infus larutan RL pada perubahan curah jantung setelah anestesia spinal pada pasien berusia lebihd ari 50 tahun.
Dalam studi tersebut, 70 pasien dijadwalkan untuk menjalani bedah ortopedi ekstremitas bawah dengan anestesia spinal dan secara acak dibagi menjadi 3 kelompok.
Pada kelompok Trendelenburg, pasien ditempatkan dalam posisi Trendelenburg segera setelah blok spinal selama 10 menit. Pada kelompok HES pasien mendapat infus 500 mL larutan HES 6%, dan pada kelompok RL, pasien mendapat infus 1000 mL larutan RL. Kedua infus diberikan selama 20 menit setelah blok spinal.
Curah jantung diukur secara terus-menerus sejak 15 menit sebelum hingga 30 menit setelah anestesia spinal menggunakan salah satu metode kardiografi dan tekanan darah arteri diukur dengan alat otomatis.
Hasilnya menunjukkan bahwa pada pasien dengan posisi Trendelenburg, curah jantung tidak berubah. Pada kelompok HES, curah jantung meningkat secara bermakna setelah blok spinal dan masih meningkat secara bermakna hingga akhir pengukuran. Pada kelompok RL, curah jantung meningkat secara bermakna 10 dan 20 menit setelah blok spinal, tetapi setelah infus distop, curah jantung mulai menurun.
Kesimpulan dari hasil studi tersebut adalah bahwa penurunan curah jantung setelah anestesia spinal dapat dicegah dengan menempatkan pasien pada posisi Trendelenburg, atau infus larutan HES 6% atau RL, namun efek infus larutan RL hanya sementara, sedangkan efek infus larutan HES 6% dapat bertahan melebihi waktu infus.
Sebelumnya, studi pada 40 wanita dengan operasi sesar yang secara acak dan buta ganda diberikan preload 1,5 L RL atau 1 L HES 6% selama 15 menit di mana 30 menit kemudian mendapat blok spinal dengan bupivacaine hiperbarik juga menunjukkan bahwa curah jantung meningkat setelah preload dengan kedua larutan infus, tetapi curah jantung dapat dipertahankan setelah anestesia spinal hanya pada kelompok yang mendapat infus larutan HES 6%.
Klik di sini untuk menuju sumber
Read the rest of this entry...
SEVOFLURAN
SEVOFLURAN/ULTRANE
ETER TERHALOGENASI
INDUKSI DAN RECOVERY LEBIK CEPAT DARI ISOFLURAN
TIDAK MENYENGAT DAN TIDAK MERANGSANG JALAN NAFAS---DIGEMARI UNTUK INDUKSI (PST HALOTAN)
EFEK KARDIOVASKULER STABIL
JARANG ARITMIA
EFEK SSP SEPERTI ISOFLURAN
DIRUSAK OLEH KAPUR SODA (SODA LIME, BARALIME)
.
Read the rest of this entry...
DESFLURAN
DESFLURAN(SUPRANE)
ETER TERHALOGENASI
TITIK DIDIH MENDEKATI SUHU RUANGAN 23,5⁰C
RUMUS BANGUN DAN EFEK KLINIS MIRIP ISOFLURAN
PALING MUDAH MENGUAP DIBANDING AGEN VOLATIL YANG LAIN
PERLU VAPORIZER KHUSUS (TEC-6)
POTENSI RENDAH (MAC 6.0%)
BERSIFAT SIMPATOMIMETIK --- TAKIKARDI DAN HIPERTENSI
DEPRESI NAFAS SAMA DENGAN ISOFLURAN DAN ENFLUTRAN
MERANGSANH\G JALAN NAFAS----TIDAK DIGUNAKAN UNTUK INDUKSI ANESTESI
.
Read the rest of this entry...
ISOFLURAN
ISOFLURAN (FORAN,AERAN)
ETER TERHALOGENASI
PAD A DOSIS SUBANESTETIK/ANESTETIK MENURUNKAN LAJU METABOLISME OTAK THDP O2
TAPI MENINGGIKAN ALIRAN DARAH OTAK, DAN TIK
HAL ITU DAPAT DI KURANGI DENGAN HIPERVENTILASI---MAKANYABANYAK DIGUNAKAN UNTUK BEDAH OTAK
EFEK DEPRESI JANTUNG DAN CURAH JANTUNG MINIMAL---DIGEMARI UNTUK HIPOTENSI DAN GANGGUAN KORONER
KONSENTRASI >1% MENYEBABKAN RELAKSASI UTERUS—TIDAK RESPONSIF DENGAN OKSITOSIN
DOSIS PELUMPUH OTOT HARUS DIKURANGI 1/3 JIKA MEMAKAI ISOFLURAN.
Read the rest of this entry...
ENFLURAN
ENFLURAN/ETRAN
ETER TERHALOGENASI
PADA EEG MENUNJUKAN TANDA EPILEPTIK
KOMBINASI DENGAN ADRENALIN 3 X LEBIH AMAN DARI HALOTAN
2-8% DIMETABOLISME DI HEPAR MENJADI PRODUK NONVOLATIL
INDUKSI DAN RECOVERY LEBIK CEPAT DARI HALOTAN
VASODILATASI SEREBRAL ANTARA HALOTAN DAN ISOFLURAN
RELAKSASI OTOT LURIK LEBIH BAGUS DARI HALOTAN
DEPRESI SIRKULASI LEBIH KUAT DARI HALOTAN
DEPRESI NAFAS LEBIH KUAT DARI HALOTAN
IRITASI NAFAS LEBIH KUAT DARI HALOTAN
JARANG MENIMBULKAN ARITMIA
.
Read the rest of this entry...
N2O
GAS GELAK
BENTUK GAS
DIPEROLEH DENGAN PEMANASAN AMINIUM NITRAT (NH4NO3) PADA SUHU 240 ⁰C
TITIK DIDIH –N88,44⁰C
BERAT 1.5 KALI BERAT UDARA
BERBAU MANIS
TIDAK IRITATIF
TIDAK MUDAH TERBAKAR
NON EMETIK
ANALGETIK KUAT-ANESTESI LEMAH
PENGGUNAAN HARUS DENGAN O2 MINIMAL 25%
SERING TERJADI HIPOKSIA DIFUSI (DIHINDARI DENGAN O2 100% SELAMA 5-10 MENIT)
.
Read the rest of this entry...
BLOK SIMPATIS
DM. Justins
Sistem saraf simpatis telah menjadi target teknik menghilangkan rasa nyeri sejak awal abad ke 20, meski saat ini teknik tersebut lebih jarang digunakan jika dibandingkan dengan masa lalu. Hal ini disebabkan oleh beberapa faktor. Dua faktor terpenting adalah semakin baiknya pemahaman mengenai mekanisme nyeri dan timbulnya kesadaran bahwa peranan sistem saraf simpatis terhadap rasa nyeri terlalu dilebih-lebihkan (di masa lalu) (Schott 1998). Hal ini menyebabkan diadakannya peninjauan ulang mengenai peranan blok saraf dalam penatalaksanaan nyeri kronis, dan pengembangan terapi yang lebih logis dengan menggunakan pengobatan sistemik, teknik stimulasi, terapi fisik, dan pendekatan psikologis (Boas 1998). Analisis terhadap bukti efektifitas blok simpatis terhadap penatalaksanaan nyeri hanya didasari anekdot (pendapat-pendapat) dan tidak ada penelitian mengenai hal ini yang menggunakan uji kontrol-acak dengan kontrol. (Kozin 1992, Kingery 1997).
Masih belum sepenuhnya dipahami tentang bagaimana sistem saraf simpatis terlibat dalam patofisiologi beberapa kondisi nyeri atau mengapa blok simpatis dapat menghilangkan rasa nyeri. Hilangnya nyeri dapat disebabkan oleh adanya interupsi saraf nosiseptif aferen yang berjalan bersama saraf otonom. Mekanisme inilah yang dapat menjelaskan hilangnya nyeri persalinan oleh blok epidural obstetri dan blok pleksus koeliak menghilangkan nyeri viseral akibat karsinoma pankreas. Pada kasus lain, mekanismenya mungkin saja lebih rumit dan terkait dengan interupsi aktifitas eferen simpatis yang berperan dalam timbulnya kondisi-kondisi nyeri (sering disebut nyeri “yang dipengaruhi simpatis”).
Mekanisme kerja blok simpatis lain mungkin melibatkan gangguan sistem kendali refleks sehingga dapat merubah proses sensoris sentral atau perifer. Yang terakhir, blok simpatis menyebabkan vasodilatasi perifer sehingga dapat meredakan nyeri iskemik serta memudahkan penyembuhan ulkus kulit yang amat nyeri.
PRINSIP-PRINSIP UMUM
INDIKASI BLOK SIMPATIS
Penyakit vaskular perifer
Blokade simpatis dapat digunakan untuk kondisi-kondisi berikut;
1. Gangguan vaskuler akut: vasospasme pasca-trauma; oklusi akut pada arteri atau vena; cedera karena suhu dingin, injeksi obat intra-arterial yang salah, contohnya thiopentone atau penyalahgunaan obat yang terkontaminasi.
2. Kondisi Vasospastik kronis : sindrom Raynaud; acrocyanosis; livedo retikulkaris, gejala sisa akibat cedera atau penyakit pada medulla spinalis (seperti polio).
3. Penyakit sumbatan arteri kronis : Tromboangitis obliterans (penyakit Buerger); dan aterosklerosis.
4. Untuk penggunaan perioperatif : Bedah mikrovaskuler, operasi untuk membuat fistula arteriovena untuk tujuan dialisis.
Namun, tidak ada uji kontrol mengenai simpatektomi (dengan bahan) kimia pada penyakit pembuluh darah perifer dan banyak diantara bukti-bukti hanya merupakan pendapat (anekdot) (Gordon 1994). Sulit untuk memprediksikan hasil blok pada pasien aterosklerosis. Blok simpatis neurolitik lumbal disinyalir dapat meredakan nyeri dan mempercepat penyembuhan ulkus kulit pada 65-75% pasien aterosklerosis meski prosedurnya kurang menguntungkan untuk dilakukan. Hal ini disebabkan karena simpatektomi dapat meningkatkan aliran darah ke kulit, namun tidak memperbaiki aliran nutrisi ke otot. Namun, Gleim dkk (1995) tidak sependapat dengan pandangan ini dan mereka melaporkan hilangnya rasa nyeri dalam waktu singkat dan bertahan lama secara signifikan pada saat pasien berjalan jauh setelah dilakukan blok simpatis lumbal dengan neurolitik. Efek ini dapat berlangsung sampai 6-9 bulan dan selama kurun waktu ini dapat terbentuk sirkulasi kolateral pada pasien.
Hasil ini sebanding dengan simpatektomi melalui pembedahan, namun dengan morbiditas dan mortalitas yang lebih rendah. Pada prosedur amputasi, blok simpatis preoperatif dapat membantu menentukan batas-batas viabilitas jaringan, dan juga mempercepat penyembuhan ujung luka amputasi namun hanya sedikit bukti yang mendukung pendapat umum selama ini bahwa bahwa blok epidural preoperatif dapat menghilangkan nyeri pada ujung luka amputasi atau nyeri phantom setelah amputasi. (Nikolasjen & Jensen 2001). Nyeri luka amputasi atau nyeri phantom ini terkadang dibantu oleh blokade simpatis; namun pengobatannya secara umum sulit dan tidak memuaskan.
Nyeri Visera
Serabut nosiseptif aferen visera berjalan bersama saraf simpatis. Blok simpatis dapat mengganggu jalur-jalur ini, begitu pun dengan eferen refleks visero-viseral sehingga dapat menyebabkan iskemia dan spasme dapat mereda. Situasi-situasi dimana blokade (simpatis) dapat dipertimbangkan antara lain:
1. Kanker abdomen. Blok pleksus coeliac dengan neurolitik dapat meredakan nyeri parsial hingga sempurna terhadap sekitar 70-90% pasien dengan nyeri yang ditimbulkan oleh karsinoma pankreas, lambung, kandung kemih, atau hati (Brown dkk 1987, Eisenberg, dkk 1995). Mercadante (1993) membandingkan antara blok pleksus coeliac dengan analgesik konvensional terhadap 20 pasien dan menunjukkan efek-efek yang menguntungkan dari kedua pengobatan ini, meskipun insidens efek sampingnya lebih tinggi pada kelompok analgesik sistemik. Nyeri pada keganasan abdomen lain dan tenesmus rektal akibat karsinoma pelvis juga dapat tertolong (dengan blok simpatis) (Bristow & Foster 1998). Pengggunaan blok neurolitik pada pleksus hipogastrika superior telah digunakan untuk nyeri pelvis kronis terkait dengan kanker (Plancarte dkk 1999a; Leon Casasola dkk 1993). Blok ganglion pada ujung inferior Sacrum telah digunakan untuk meredakan nyeri perineum pada kanker .
2. Nyeri abdomen kronis non-maligna. Responnya pada nyeri ini tidak sama baiknya , hasil blok pleksus coeliac pada pankreatitis kronis mengecewakan. Blok simpatis unilateral pada L1 terkadang dapat membantu pada sindrom hematuria yang menimbulkan nyeri pada area pubis (loin-pain). Dikatakan bahwa beberapa sindrom nyeri perineum kronis berespon baik terhadap blok simpatis lumbal bilateral , dan blok hipogastrik superior telah digunakan untuk mengatasi sindrom nyeri pelvis kronis non-maligna.
3. Nyeri abdomen akut. Mungkin ada beberapa manfaat blok simpatis dalam mengatasi nyeri pada pankreatitis dan kolik ureter, namun hal ini biasanya dapat diatasi dengan analgesik sistemik.
4. Nyeri jantung. Nyeri pada infark miokard akut dan angina yang tidak terkendali, dapat dihilangkan dengan blok simpatis pada segmen thoraks bagian atas atau ganglion stelata.
Blok ganglion stelata digunakan untuk angina yang tidak terkendali sebelum pembedahan “bypass” jantung dilakukan dan blokade ini semakin banyak digunakan dalam perawatan pembedahan“bypass” jantung saat ini. Endoskopi simpatektomi transthoraks diketahui bermanfaat dalam sebuah penelitian tanpa kontrol yang melibatkan 24 pasien dengan angina berat (Wettervik dkk 1995).
5. Penggunaan untuk tujuan perioperatif. Anestesi untuk pembedahan abdomen bagian atas dapat dicapai dengan menggunakan kombinasi blok saraf interkostal dan pleksus coeliac.
Hiperhidrosis.
Blok simpatis dapat menghasilkan anhidrosis dan pasien dengan hiperhidrosis dapat disarankan untuk menjalani simpatektomi, sebelum dilakukannya blokade simpatis neuroablatif, pasien-pasien harus melalui uji perawatan konservatif. Berbagai efek samping seperti sindrom Horner sering terjadi dalam usaha dilakukannya prosedur neurolitik. Endoskopi Simpatektomi transthoraks ekstremitas atas merupakan alternatif yang aman dan efektif pada simpatektomi servikal terbuka dalam penanganan hiperhidrosis ekstremitas atas, seperti pada kondisi vasospastik dan nyeri yang ditimbulkan oleh simpatis. (Byrne dkk 1990)
Nyeri neuropatik.
Etiologi nyeri neuropatik (bab 3) kemungkinan dimediasi antara lain oleh metabolik, iskemik, herediter, kompresif/tekanan, traumatik, toksik, infeksi/ atau imunitas. (Woolf & mannion, 1999). Biasanya terjadi defisit sensoris, gangguan sensasi (seperti parestesia) dan nyeri. Pada beberapa kasus nyeri dapat ditimbulkan oleh aktifitas eferen simpatis atau oleh katekolamin yang beredar dalam sirkulasi. Setelah terjadinya cedera saraf parsial, baik akson yang cedera maupun yang tidak, akan menjadi sensitif terhadap katekolamin sirkulasi dan norepinefrin yang dilepaskan dari terminal post ganglion simpatis (Woolf & Mannion 1999). Badan sel saraf sensoris dalam akar ganglion dorsalis juga berada dibawah pengaruh akson simpatis terdekat setelah cedera saraf sehingga aktifitas simpatis mampu mengawali atau mempertahankan aktifitas dalam serat sensoris (McLachlan dkk 1993). Nyeri ini dapat digambarkan sebagai nyeri yang ditimbulkan oleh simpatis.
Sayangnya sedikit sekali bukti-bukti kuat mengenai efektifitas blok simpatis dalam nyeri neuropatik (Kozin 1992, Kingery 1997, Boas 1998) dan, sebagaimana di sebutkan di atas, tampaknya peranan sistem saraf simpatis dalam situasi-situasi ini terlalu dilebih-lebihkan (Schott 1998). Sedikitnya bukti-bukti yang tersedia saat ini menunjukkan buruknya kualitas dari percobaan-percobaan yang ada yang sering dilaporkan pada pasien-pasien dengan kondisi klinis yang heterogen. Berbagai macam blok telah digunakan dengan tidak semestinya sebagai modalitas terapi tunggal untuk kondisi-kondisi yang memerlukan penanganan terapi multidisiplin. Contoh-contoh nyeri neropatik antara lain:
Herpes Zoster akut. Ada pendapat-pendapat bahwa blok simpatis dapat mengurangi nyeri dan merangsang proses penyembuhan saat fase akut, namun pendapat bahwa insidens neuralgia postherpetika ini dapat direduksi masih belum terbukti (Hogan 1993, Ali 1995). Hal yang pasti, blok simpatis tidak terbukti bermanfaat dalam penanganan neuralgia postherpetika. (Wu dkk 2000).
Neuropati karsinomatosa. Invasi oleh karsinoma, terutama pada pleksus lumbal atau brachialis, dan karsinoma pada kepala dan leher dapat menimbulkan nyeri neuropatik yang umumnya berespon terhadap blok simpatis.
Sindrom nyeri regional kompleks (CRPS). Causalgia dan distrofi refleks simpatis (RSD) merupakan istilah yang digunakan untuk mengambarkan dua kelainan yang kurang dimengerti yang biasanya muncul nyeri bersamaan dengan berbagai kombinasi gangguan sensoris, kelainan motorik, pembengkakan, dan perubahan vasomotor, sudomotor dan tropik. Causalgia terjadi setelah cedera saraf mayor, dan RSD terjadi setelah berbagai penyebab lainnya. Istilah ‘distrofi refleks simpatis” saat ini dipandang tidak tepat dan telah ada istilah baru. Distrofi refleks simpati saat ini dikenal dengan nama CRPS Tipe I dan Causalgia menjadi CRPS Tipe II (Meskey & Bogduk 1994, Walker & Cousins, 1997)..
Kriteria diagnostik untuk CPRS tipe I (Merskey & Bogduk 1994) antara lain.
1. Adanya kejadian yang merusak atau penyebab imobilisasi
2. Nyeri terus menerus, allodynia atau hiperalgesia di mana nyeri yang muncul tidak sesuai dengan penyebabnya.
3. Bukti adanya edema pada waktu tertentu, perubahan aliran darah pada kulit atau kelainan aktifitas sudomotor pada region yang terasa nyeri.
4. harus ditemukan keadaan di mana tidak ada kondisi lain yang diduga menjadi penyebab beberapa derajat nyeri dan disfungsi yang semestinya terjadi.
Kriteria 2 sampai 4 sudah dapat menentukan diagnosis.
Kriteria diagnosis untuk CRPS tipe II, antara lain:
1. Adanya rasa nyeri terus menerus, allodynia, atau hiperagesia setelah cedera saraf, tidak hanya terbatas pada daerah saraf yang terkena (cedera).
2. Adanya bukti edema pada waktu tertentu, perubahan aliran darah pada kulit atau adanya kelainan aktifitas sudomotor pada region nyeri.
3. harus ditemukan keadaan di mana tidak ada kondisi lain yang diduga menjadi penyebab nyeri dan disfungsi yang semestinya terjadi.
Bila 3 kriteria tersebut terpenuhi, maka diagnosis dapat ditegakkan.
Saat ada bukti atau dugaan keterlibatan simpatis, terapi agresif termasuk blokade saraf simpatis, harus segera dilakukan. Sayangnya, hasil yang dicapai kurang memuaskan dan pada beberapa kasus masih sulit dikendalikan, melihat setiap terapi hanya berdasarkan coba-coba. Kemungkinan peranan terbesar blok adalah untuk mengurangi nyeri dan menfasilitasi fisioterapi (Charlton 1990). Penyembuhan menjadi lambat begitu terjadi perubahan distrofik dan berbagai kondisi dapat terjadi menyusul peningkatan nyeri dan disabilitas yang tidak dapat pulih. Blok anestetik lokal tampaknya lebih baik dari terapi konservatif dalam sebuah penelitian tanpa kontrol terhadap pasien-pasien RSD (Wang dkk 1985) Blok simpatis dan somatik ekstremitas atas secara terus menerus dapat dilakukan dengan menggunakan infus yang diberikan melalui kateter pleksus brachialis. Teknik ini telah digunakan dalam perawatan RSD dan setelah bedah mikrovaskuler rekonstruktif (Manriques & Pallares 1978).
Tidak diragukan lagi, terkadang pasien dengan nyeri neuropatik atau CRPS merasakan manfaat blok simpatis, namun pengidentifikasian pasien-pasien ini amat sulit dan banyak pertanyaan mengenai patologinya yang harus dijawab. Belum ada pedoman jelas mengenai indikasi untuk teknik-teknik dan frekuensi optimal yang berbeda, interval dan durasi terapinya masih belum ditegakkan.
Indikasi lainnya
Sebagai tambahan terhadap kondisi-kondisi tersebut diatas, penulis lain telah menyarankan blok simpatis antara lain : blok ganglion stellata untuk “Bell’s Palsy” , toksisitas kinin, oklusi arteri retina dan tipe-tipe tertentu dari kehilangan pendengaran akut.
Kontraindikasi blok simpatis:
Terapi antikoagulan dan gangguan perdarahan.
Terdapat resiko bermakna pada kerusakan pembuluh darah dengan penggunaan teknik ini oleh karena trunkus simpatis terletak dalam dan dekat ke pembuluh darah utama. Hematoma besar terbentuk bila ada gangguan pembekuan.
Infeksi lokal atau neoplasma.
Jarum sebaiknya tidak disuntikkan melalui jaringan yang terinfeksi atau jaringan neoplastik karena ada resiko penyebaran ke struktur yang lebih dalam.
Anomali anatomi atau vaskuler.
dapat membuat blok menjadi lebih sulit dan mengurangi tingkat keberhasilan. Pembuluh darah yang mengalami anomali meningkatkan resiko kecelakaan pungsi jarum.)Kelainan anatomis (seperti tekanan dari tumor atau skoliosis spinal
Hipovolemia.
Blok simpatis splanik, koeliak dan lumbal bilateral dapat memicu hipotensi yang nyata.
Fasilitas tak lengkap.
Fasilitas lengkap untuk resusitasi dan kontrol radiografis terhadap prosedur-prosedur yang dilakukan harus tersedia (lihat dibawah)
Aplikasi klinis blok simpatis.
Tidaklah tepat jika menggunakan blok simpatis sebagai dasar terapi penatalaksanaan kontrol nyeri. Pemeriksaan komprehensif dan pendekatan multidisipliner dengan menggunakan metode-metode perawatan seperti pengobatan sistemik, terapi fisik, teknik stimulasi (seperti TENS) dan pendekatan psikologis sangat penting dalam penetalaksanaan blok saraf. Ada beberapa kondisi di mana tanggung jawab ahli anestesi adalah untuk melakukan blok simpatis, sementara aspek-aspek penanganan lainnya dikoordinasikan dengan dokter lain. Contohnya, sebuah prosedur simpatektomi lumbal untuk pasien dengan penyakit vaskuler perifer atau blok pleksus coeliac untuk pasien dengan karsinoma pankreas. Penting untuk ahli anestesi agar bekerja sebagai bagian dari tim dalam situasi-situasi tersebut.
Blok diagnostik dapat digunakan untuk membedakan antara nyeri somatik dan visceral, untuk mengenali komponen simpatis, untuk memeriksa apakah aliran darah meningkat, atau produksi keringat menurun. Bila ada usaha yang dilakukan untuk menentukan peranan simpatis terhadap sindrom nyeri tertentu, blok diagnostik harus merupakan blok simpatis murni tanpa disertai blok somatik. Hal ini hanya dapat dicapai dengan interupsi yang tepat terhadap rantai simpatis. Baik teknik injeksi epidural maupun intravena regional dengan anestetik lokal atau guanetidin bukanlah teknik yang selektif dan tidak membantu diagnosis nyeri yang dipengaruhi oleh simpatis. Sebuah gambaran radiografis yang jelas dapat digunakan untuk melihat ketepatan posisi jarum dan penyebaran larutan injeksi. Tanda-tanda objektif blok simpatis harus diketahui dengan melihat perubahan temperatur kulit atau konduktifitas, atau dengan uji produksi keringat dengan ninhdrin, kobalt biru atau tepung yodium. Temperatur kulit dapat diuji dengan sentuhan, termometer permukaan, atau strip sensitif temperatur dengan layar penunjuk cair (LCD). Ketika ekstremitas diblok, vena yang mengalami dilatasi menjadi tampak jelas dan peningkatan aliran darah dapat diukur dengan menggunakan probe aliran Doppler atau pletysmograf vena (Breivik dkk 1998). Adanya sindrom Horner tidak menegaskan bahwa terjadi blok simpatis pada tangan.
Hasil positif palsu dapat berhubungan dengan penyebaran larutan pada saraf somatik didekatnya atau ke dalam ruang epidural, efek sistemik agen anestesi lokal yang diserap dari lokasi injeksi, atau merupakan respons terhadap plasebo. Hasil negatif palsu dapat menyusul setelah blok yang tidak lengkap atau tidak semestinya dan tidak lengkapnya pemeriksaan sebelum atau setelah pemblokan. Sebuah blok simpatis lengkap sulit untuk dilakukan (Malmgvist dkk 1987). Banyak secara bersamaam melibatkan komponen simpatis dan somatis dalam nyeri yang dialaminya. Tidak ada hubungan jelas antara derajat atau durasi hilangnya nyeri dengan periode blok simpatis, dan pada pasien yang sama dapat memberikan respon yang bervariasi dalam situasi yang berbeda. Beberapa pasien menunjukkan respons yang tidak diperkirakan atau tidak biasa. Seperti blok kontralateral atau blok yang terlambat dan pada beberapa kondisi nyeri justru semakin buruk. (Purcell – Jones & Justin 1988).
Uji intravena dengan pemberian obat blok α adrenergik secara intravena dengan pentolamine telah diajukan sebagai uji terhadap keterlibatan simpatis pada nyeri kronis dan merupakan prediktor dari hasil blok saraf simpatis (Arner 1991, Raja dkk 1991). Namun masih belum ada kepastian mengenai sensitifitas, spesifitas, dan keandalan uji ini.
Sebuah blok prognostik dapat digunakan untuk menunjukkan pada pasien efekdari blok terhadap nyeri, aliran darah, atau produksi keringat, namun sedikit ditemukan hubungan yang tidak memuaskan antara hasil blok prognostik dengan hasil prosedur bedah atau neuroablatif apapun setelahnya. Sebuah blok dengan anestetik lokal menghasilkan gangguan yang lebih luas terhadap fungsi saraf. Bila neuroblasi didasarkan pada hasil blok prognostik, maka diperlukan lebih dari satu tindakan di mana diperoleh respons yang konsisten. Terkadang, blok prognostik dapat menghasilkan peningkatan nyeri atau peningkatan temperatur ekstremitas, sehingga pasien merasa tidak nyaman dan tidak dapat menerimanya.
Blok terapeutik dapat dilakukan dengan anestetik lokal bahan kimia neurolitik seperti fenol atau alkohol, dengan teknik neuroablatif seperti pembentukan lesi menggunakan frekuensi-radio, atau dengan obat-obatan seperti guanetidin dan Bretylium dengan teknik intravena regional. Blok neurolitik diindikasikan utamanya untuk nyeri pada kanker abdomen dan penyakit vaskuler perifer yang amat nyeri, dan harus digunakan secara hati-hati dan waspada pada kondisi lainnya. Blok simpatis dengan anestetik lokal dilaporkan lebih baik dibanding terapi konservatif terhadap sejumlah pasien RSD (Wang dkk 1985). Blok pleksus aksillaris brachial memberi hasil yang lebih baik dibanding blok ganglion stellata terhadap sejumlah pasien yang mengalami RSD ekstremitas atas (Defalque 1984). Tidak ada pedoman yang jelas tentang indikasi penggunaan teknik yang berbeda-beda dan frekuensi serta terapi durasi optimal yang ditetapkan.
Hal-hal penting yang dilakukan untuk blok simpatis
1. Penatalaksanaan blok simpatis memerlukan pemahaman menyeluruh mengenai anatomi yang relevan dan patofisiologi kondisi yang mendasarinya. Komplikasi blok simpatis amat sering terjadi dan dapat bersifat amat serius.
2. Persetujuan tindakan (inform consent) harus diselenggarakan bersama pasien sebelum dilakukannya blok sehingga pasien mengerti mengenai tindakan apa yang direncanakan dan untuk tujuan apa blok dilakukan.
3. Perangkat resusitasi harus tersedia dan dapat digunakan dengan cepat.
4. Akses vena yang aman penting bagi setiap pasien dan fasilitas-fasilitas untuk perawatan hipotensi harus tersedia. Cairan intravena pre-load berupa larutan kristaloid biasanya diberikan untuk semua blokade bilateral (Splanik, coeliac, hipogastrika superior simpatis lumbal)
5. Pasien-pasien dapat mengalami rasa tak nyaman saat blok dilakukan dan banyak dokter yang melakukan sedasi dengan obat-obatan seperti midazolam dan alfentanil sebagai tambahan terhadap infiltrasi dengan anestetik lokal. Anestesi umum jarang diperlukan. Telah dikemukakan bahwa kerusakan saraf dapat tidak diketahui pada pasien yang telah dianestesi, di mana mereka tidak dapat berbicara maupun berespon.
6. Monitoring ketat harus termasuk pengukuran secara teratur terhadap tekanan darah dan oksimetri denyut nadi. Desaturasi oksigen dapat terjadi pada saat sedasi, terutama saat pasien berada dalam posisi pronasi.
7. Kontrol radiologis dalam bentuk penajam gambar (image intensifier), USG, atau CT-Scan harus dilakukan pada blok splanik, celiak, simpatis lumbal dan hipogastrik. Bila diperlukan, hasil cetak pencitraan tersebut dapat dibuat kapan saja, untuk kelengkapan catatan pasien, terutama untuk prosedur neurolitik. Penajam gambar ini memungkinkan prosedur yang lebih cepat dan aman, mengatasi masalah-masalah anatomis, memudahkan pemasangan jarum dengan tepat, menunjukkan luasnya penyebaran larutan injeksi dan menunjukkan injeksi intravaskuler yang tidak semestinya bila tes aspirasi negatif. Dengan penempatan jarum yang tepat, hanya sedikit saja larutan neurolitik yang digunakan sehingga meminimalkan resiko komplikasi.
8. Teknik aseptik penting dilakukan.
Larutan neurolitik untuk blok simpatis
Sejumlah larutan dapat merusak (jaringan) saraf, tapi fenol dan alkohol paling sering digunakan untuk blok simpatis dengan neurolitik.
Fenol dapat merusak semua tipe saraf dengan cara denaturasi protein. Tidak bersifat selektif dan akan merusak baik saraf motorik dan sensorik, meskipun saraf-saraf tersebut dapat mengalami regenerasi, jadi, blok tersebut sebaiknya tidak boleh dipandang untuk penggunaan permanen. Larutan cair terkuat memiliki prosentase 6,6% namun konsentrasi yang lebih tinggi dapat diperoleh dengan menggunakan minyak seperti media kontras sinar X dan ini telah direkomendasikan. Kontras yang mengenai saraf somatic dapat menyebabkan neuritis. Reaksi toksik dapat terjadi diberikan bila dosis 600 mg dalam tubuh pria dengan berat badan 70 Kg.
Alkohol memiliki sifat destruktif non-selektif yang serupa, namun zat ini menghasilkan insidens neuritis yang amat tinggi dan biasanya digunakan untuk blok pleksus coeliac; di mana injeksi dalam volume besar mengalahkan keamanan penggunaan fenol.
Teknik Blok Simpatis
Blok ganglion stellata
Anatomi
Ganglion stellata (cervicothorax) dibentuk oleh gabungan ganglia servikal inferior dan thoraks simpatis pertama. Berada di depan proc.transverses vertebra servikal VII dan vertebra thoraks I dan leher dari rusuk (costa) I. (gambar 21,1) bagian anterior dari fasia prevertebral, bagian bawahnya diselubungi kubah pleura, dan berada di posterior selubung carotid (carotid sheath). Aliran simpatis ke ekstremitas atas utamanya berasal dari ganglia T2 dan T3, sehingga blok ganglion stellata yang menyebabkan sindrom Horner tidak dapat menjamin bahwa suplai aliran simpatis menuju lengan bawah juga dapat diblok. Konfirmasi efektifitas pemblokan pada lengan perlu diketahui dengan pengukuran suhu.
Teknik
Sejumlah pendekatan terhadap ganglion stellata telah diketahui, namun yang paling sederhana dan memuaskan adalah pendekatan paratrakeal anterior. Pada posisi terlentang kepala diekstensikan dan dibuat tanda 2-3 cm diatas dan 2 cm lateral dari lengkung suprasternal. Dilakukan penekanan dengan 2 jari pada alur antara trakea dan selubung carotid. (gambar 21-2) pada pasien yang amat kurus dapat didasarkan prosesus transversus C6 yang berada setingkat kartilago krikoidea. Jarum 23G 30 mm diinsersikan langsung ke arah belakang agar melewati antara trakea dan selubung carotid hingga menyentuh proc.transversus C6 sekitar 2,5 – 3 cm dari kulit. Jarum tersebut kemudian harus ditarik 2-3 mm sehingga ujungnya tepat berada di anterior fasia prevertebra dan M.longus colli. Jarum kemudian difiksasi dalam posisi ini dengan satu tangan sambil dilakukan uji aspirasi. Dosis uji harus dinjeksikan kemudian larutan sebesar 10-15mL diinjeksikan secara lambat, disertai uji aspirasi berulang kali. Penggunaan kateter pendek antara jarum dan spoit dapat membantu melakukan injeksi dalam keadaan jarum tetap tidak bergerak. Pasien harus diberitahu agar jangan berbicara atau menelan saat injeksi dilakukan, namun cukup mengangkat tangan bila terasa nyeri agar injeksi dihentikan. Bila jarum berada dalam fasia yang benar, maka akan terasa sedikit tahanan saat injeksi, namun tidak terjadi pembengkakan. Untuk menghasilkan blok simpatis lengkap terhadap ekstremitas atas maka larutan harus meluas ke ganglion T3 dan diperlukan volume yang lebih besar dari 10 mL. Meski sering dilakukan, hanya terdapat sedikit keuntungan bila memposisikan pasien dalam keadaan duduk untuk membantu penyebaran ke ganglia thoraks (Hardy & Wells 1987 : Hogan dkk 1992).
Pendekatan lainnya. Pendekatan lateral dan posterior hanya dapat digunakan saat pendekatan anterior mengalami kesulitan oleh karena distorsi anatomis. Teknik-teknik ini memiliki kemungkinan insidensi komplikasi yang lebih tinggi, termasuk injeksi epidural dan intratekal.
Pemilihan Larutan
Lignokain 1% sesuai untuk blok diagnosis, sedangkan bupivacaine 0,25% atau 0,5% merupakan pilihan untuk blok lainnya. Infus berkelanjutan pada ganglion stellata dilakukan dengan menggunakan teknik paratrakeal anterior klasik untuk menginsersikan kateter (seperti kateter epidural). Bupivacaine 0,25% dapat diinfuskan hingga 8 mL/jam untuk mempertahankan blok simpatis pada lengan (Owen Falkenberg dkk 1992).
Blok Neurolitik ganglion Stellata berpotensi amat membahayakan dan sebaiknya hanya dilakukan oleh dokter yang berpengalaman. Bila teknik ini yang digunakan, sejumlah kecil (kurang dari 1 ml) medium radioopak dapat diinjeksikan dibawah kendali sinar X guna memastikan bahwa struktur di sekitarnya tidak rusak. (Racz & Holkbec 1989). Sebuah teknik untuk menghasilkan lesi frekuensi radio telah dilakukan oleh Geurts dan Stolker (1993). Namun penggunaan teknik endoskopis transtorakal lebih aman dan lebih mudah diprediksi.
Komplikasi
Toksisitas sistemik. Ganglion stellata amat terkait dengan beberapa pembuluh darah utama, terutama arteri vertebra. Injeksi intra-arterial meski hanya dengan dosis semenit dari anestetik lokal dapat menghasilkan dan memulai tanda-tanda toksisitas sentral karena obat dihantarkan langsung ke otak.
Reaksi vasovagal telah siap terpicu dari leher dan hal ini perlu dibedakan dari, toksisitas anestetik lokal. Pasien merasa cemas, pucat, berkeringat dan mual disertai bradikardi dan hipotensi. Penarikan jarum dan elevasi kaki biasanya dapat membantu pemulihan.
Sindrom horner. (meiosis unilateral, ptosis, dan enophthalmus) merupakan hasil dari berhasilnya blok ganglion stellata dan pasien harus diperingatkan mengenai hal ini sebelumnya. Vasodilatasi konjungtiva dan kongesti nasal unilateral juga dapat terjadi. Tidak ada perawatan khusus yang perlu dilakukan, meski miosis dapat dipulihkan dengan obat tetes phenilephine 10%.
Blok saraf lainnya. Bila injeksi berada dalam jaringan yang salah, maka anestetik lokal dapat mempengaruhi akar pleksus brachialis. Tidak diperlukan perawatan, tapi blok tersebut dapat menimbulkan kerancuan diagnostik dan prognostik. Blok nervus phrenicus dapat terjadi bila larutan diinjeksikan terlalu jauh ke arah depan, namun hal ini jarang menimbulkan masalah. Namun, injeksi epidural atau spinal dapat menyebabkan masalah-masalah yang bermakna dan dapat terjadi bila jarum diinjeksikan hingga berada di antara proc.tranversus vertebra didekatnya. Sehingga larutan anestetik lokal juga dapat menyebar sehingga menyebabkan kelumpuhan saraf laringeal rekurens yang ditandai dengan suara parau : pasien harus diingatkan bahwa hal ini kemungkinan dapat menjadi komplikasi.
Kerusakan jaringan. Kubah pleura berada diatas costa I dan amat berhubungan dengan ganglion. Pasien menjadi rentan terhadap pneumothoraks bila jarum diinsersikan kearah kaudal. Esofagus juga rentan mengalami kerusakan bila jarumnya salah penempatan, dan neuralgia interkostal, dapat muncul sebagai nyeri dinding dada yang berat, yang digambarkan terjadi setelah blok ganglion stellata.
Blok stellata bilateral sebaiknya tidak dilakukan karena adanya resiko pneumithoraks, blok n.phrenicus dan kelumpuhan n.laryngeal rekurens.
Blok simpatis thoraks
Segmen atas ganglia simpatis thoraks terletak diatas caput costa dan diselubungi oleh pleura. Ganglia simpatis thoraks kedua atau ketiga di bawahnya berada di sisi Corpus vertebra. Badan simpatis thoraks berjalan diantara ganglia dan tepat berada di depan saraf somatik. Hubungan erat antara saraf somatic dan simpatis antara lain bila ada larutan apapun yang disuntikkan dekat saraf simpatis juga akan menyebar ke akar simpatis. Untuk alas an ini hanya sedikit aplikasi blok simpatis thoraks atas. Teknik bedah endoskopik visualisasi langsung memberikan hasil yang lebih baik.
Teknik
Untuk blok simpatis thoraks atas, pasien sebaiknya berbaring tengkurap. Di bawah pengawasan penguat pencitraan, tingkatan vertebral yang sesuai dapat dikenali dari sebuah jarum spinal dapat diinsersikan 4-5 cm kearah lateral proc. Spinosus, garis tengah antara proc. Transverses. Jarum tersebut kemudian diarahkan ke cephal dan medial pada proc. Transversus yang lebih ke arah cephal dari tingkat tersebut. Jarum kemudian ditarik dan diarahkan ulang kearah kaudal dari proc.Transversus dan ke arah sisi korpus vertebral. Pandangan lateral diperiksa untuk memastikan bahwa jalur jarum ke arah cephal dari foramen vertebra untuk menghindari saraf somatik yang muncul (dari foramen tersebut?). Jarum kemudian ditusukkan lebih jauh hingga ujungnya berada di sisi korpus vertebra di anterior foramen vertebra dan di samping aspek anterior leher costa. Injeksi sebaiknya dibatasi hanya 2-3 mL, dan larutan neurolitik sebaiknya digunakan dengan amat hati-hati untuk kondisi-kondisi non-maligna karena cenderung lebih banyak menimbulkan blok somatik.
Sebuah teknik frekuensi radio perkutaneus simpatektomi segmen atas thoraks telah dikemukakan oleh Yarzebski dan Wilkinson (1987) ini merupakan prosedur yang sulit dan telah dilengkapi dengan teknik bedah endoskopik (Malone dkk 1986), simpatektomi thorakoskopik menjadi kesuksesan besar dalam perawatan hiperhidrosis (Byrne dkk 1990, Gordon & Collin 1994). Blok inter pleura merupakan jalan alternatif untuk menghasilkan blok simpatis umlateral pada lengan, dan Reiestad dkk (1989) menggunakan teknik ini untuk memberikan injeksi harian 3 mL Bupivacaine 0,5% dengan epinefrin melalui kateter terpasang. Akhirnya, infus epidural thoraks dapat digunakan untuk menghasilkan blok simpatis maupun blok somatik.
Komplikasi
Terdapat beberapa resiko komplikasi yang bermakna, termasuk diantaranya pneumothoraks, injeksi subarachnoid, cedera saraf somatic, dan blok saraf somatik.
...
.
Apakah Anestesi Spinal Sebaiknya Dilakukan pada Pasien dengan Multipel Sklerosis?

Robert Stevens,MD dan Marek Mirski,MD, PhD
Multipel sklerosis adalah penyebab terbanyak dari disabilitas neurologik
pada orang dewasa di Amerika Serikat, mengenai sekitar 250.000 sampai 350.000 orang.1 Penyakit ini terjadi pada pasien tertentu yang memiliki predisposisi genetik yang tereskspos dengan faktor-faktor lingkungan yang belum diketahui dan ditandai secara patologis dengan disregulasi imun dan respon inflamasi dengan destruksi myelin sheats, trauma aksonal dan mekanisme perbaikan abnormal.2 Gambaran kliniknya adalah protean, mencerminkan heterogenitas pada lokasi dan perkembangan sementara dari plak atau area fokal dari demielinisasi, yang bersifat patognomonik dari penyakit ini.3 Perjalanan kliniknya tidak bisa diprediksi, tapi pola sementara dari ”relapsing remitting” berhenti mengalami remisi dan mengalami penyakit ”progresif sekunder”.3,4 Diagnosis didasarkan pada bukti obyektif (penemuan klinik spesifik atau MRI), atau dua atau lebih lesi yang berpisah dan jelas secara antomis. Data konfirmasi diagnosis bisa diperoleh dengan elektroforesis dari protein serebrospinal, yang menunjukkan immunoglobulin spesifitas sempit pada lebih dari 90% pasien dan oleh latensi yang tertunda dari potensial yang dipicu oleh visual, auditoris, dan somatosensoris.4 Manajemen lintas disiplin membutuhkan ahli dari neurologis, perawat spesialis, terapi fisis, dan kelompok-kelompok pendukung. Operasi bersifat paliatif jika terapi farmakologi dan terapi pendukung gagal dan pasien yang akan dioperasi dengan MS khususnya menunjukkan gejala yang semakin buruk. Komplikasi dari manajemen operasi termasuk spastisitas otot skeletal, neuralgia trigeminal, disfungsi kandung kemih dan tremor.
PILIHAN
Apakah bedah, anestesi atau kejadian perioperatif lain mempengaruhi ekspresi klinis dan patologi dari MS? Membuat hubungan antara ekspos spesifik dan aktivitas MS bukanlah tugas yang mudah, memberikan riwayat dari penyakit dimana serangan dan remisi yang sering nampak, bebas dari hal-hal yang mempresipitasi.4 Relaps perlu dibedakan dengan pseudoeksaserbasi sementara seperti pemburukan gejala yang ditandai dengan kenaikan suhu tubuh.6 Sesuai konsensus, relaps sejati harus berlangsung lebih dari 24 jam.
FAKTA
Peningkatan insiden dari relaps klinik telah ditemukan pada periode puerperal, padahal resiko ini berkurang selama gestasi.7,8 Survei epidemiologi mengaitkan MS dengan infeksi, 9,10 dan trauma meskipun hubungannya lemah.4,12 Bedah dan anestesi dianggap sebagai faktor presipitasi. Bedah dikaitkan dengan respon endokrin neural inflamasi yang dapat dipahami setelah perjalanan penyakit. Penggunaan teknik anestesi regional, khususnya anestesi spinal (SA) pada pasien dengan MS telah menjadi kontroversi sejak lama.13,16 Anestesi spinal dapat dianggap sebagai serangan mekanis (pungsi lumbal) dan kimia (pemberian anestesi) terhadap rongga subarachnoid. Pasien dengan MS biasa mengalami pungsi lumbal untuk tujuan diagnosis, poses dan untuk injeksi terapeutik atau obat paliatif tanpa adanya perubahan pada aktivitas penyakit pada laporan yang telah dipublikasikan.17,18
MANAJEMEN ANESTESI PADA MS
Pasien dengan MS memerlukan perhatian perioperatif khusus yang bisa mempengaruhi pemilihan teknik anestesi. Ini termasuk disfungsi respirasi dari kelemahan neuromuskular, hal-hal mengenai manajemen udara, aspirasi, regulasi kardiovaskular abnormal, gejala terinduksi suhu, berbagai respon terhadap relaksan otot, insufisiensi adrenal, dan peubahan neurologik postoperatif.14,15,19
- Pasien dengan MS bisa memiliki gejala yang bervariasi dari insufisiensi respirasi, yang berhubungan dengan derajat disabilitas neurologis. 20 Kontribusi faktor mencakup lesi protektif jalan napas dari spine servikal, penurunan komplias dinding dada akibat spastisitas dan deformitas spinal, pneumonitis aspirasi rekuren. Pola restriktif biasanya didapatkan dengan tes fungsi paru. Menariknya, tingkatan dari kelemahan otot respirasi bisa lebih besar dari yang diharapkan dari pemeriksaan klinis.20
- Manajemen airway bisa dipersulit dengan keberadaan spondilosis servikal atau penyakit diskus intervertebral dengan mielopati kompresif, oleh kiposis atau spastisitas pergerakan leher, dan oleh resiko aspirasi.22
- Gagal otonom dengan refleks kardiovaskular abnormal dan hipotensi ortostatik biasa ditemukan pada MS dan bisa menggambarkan lesi pada batang otak atau medula spinalis.23 Meskipun konsekuensi dari abnormalitas ini pada periode perioperatif belum diketahui dengan baik, kasus dari hipotensi berat setelah anestesi spinal dan epidural pada pasien dengan MS telah dilaporkan.24
- Suksinilkolin dapat menginduksi pelepasan abnormal dari potassium pada pasien dengan patologi upper motor neuron substantif tanpa atrofi otot signifikan.14 Respon terhadap relaksan otot non depolarisasi bisa memanjang25, tapi bisa juga normal.15
- Gejala dengan variasi suhu tubuh adalah penemuan klasik pada MS.6 Perubahan neurologik reversibel telah ditemukan pada pasien yang mengalami hipertermia setelah operasi.13
- Pasien dengan MS lebih rentan terhadap gangguan kejang, yang bersifat fokal dan ini menggambarkan lesi kortikal atau subkortikal.26 Apakah ini menurunkan ambang rangsang kejang pada wajah dari pemicu epileptik perioperatif belum diketahui.
- Perubahan neurologis post operatif telah dilaporkan pada pasien dengan MS. Ini bisa menggambarkan eksaserbasi penyakit atau komplikasi dari anestesi atau operasi yang tidak berhubungan dengan MS13-15,19 Memisahkan kemungkinan-kemungkinan ini bisa tampak jelas seperti ketika gejala mencakup sistem saraf perifer; bagaimanapun, manifestasi klinis juga bisa samar-samar, seperti disfungsi saraf kranial post operatif yang dapat dihubungkan dengan relaps MS atau terhadap SA.
ANESTESI REGIONAL PADA MS
Keuntungan dan kekurangan dari anestesi regional pada MS belum dipelajari secara prospektif random. Bukti relevan bisa dilihat secara eksperimen dan klinik dan bisa dibahas dalam hal fungsi sodium channel, neurotoksisitas anestesi lokal, komplikasi neurologis dari SA, dan laporan klinik SA pada populasi MS.
PERUBAHAN PADA AKTIVITAS CHANNEL SODIUM
Banyak gejala MS yang berhubungan dengan abnormalitas pada sifat neuronal fundamental seperti konduksi aksonal dan transmisi sinaptik. Gejala negatif seperti defisit sensoris dan motoris, ataksia dan kebutaan dihubungkan perlambatan atau penghilangan konduksi aksonal; gejala positif seperti neuralgia, parestesia, phosphen, dan sensasi pelepasan elektrik dari fleksi leher (tanda Lhermitte) bisa menggambarkan pelepasan aksonal ektopik, transmisi ekstra sinaptik, dan mekanosensitivitas neuron.4 Sifat neuronal yang aneh berhubungan dengan demielinisasi27, namun kaitan antara hilangnya integritas mielin dan disfungsi aksonal pada MS masih belum jelas.2,28 Beberapa observasi yang menunjukkan perubahan pada aktivitas channel sodium berperan dalam ekspresi klinis dari MS:
- Demielinisasi eksperimental dihubungkan dengan perubahan pada densitas, distribusi , dan subtipe dari channel sodium aksonal
- CSF dari pasien dengan MS mengandung molekul yang memblok voltage gated channel sodium30 dan konduksi saraf 31 dalam pola yang mirip dengan anestesi lokal.
- Anestesi lokal yang diberikan intravena pada pasien dengan MS dapat memperlihatkan gejala negatif yang tidak tampak secara klinis32 dan menurunkan intensitas dari gejala positif.33
Tidak jelas, berkaitan dengan penemuan ini, bagaimana agen blok sodium chanel diberikan secara neuroaksial seperti anestesi lokal bisa mempengaruhi gejala MS dan progresi penyakit.
TOKSISITAS ANESTESI LOKAL
Meskipun telah digunakan sejak lama, semua anestesi lokal memberikan efek toksisitas tergantung konsentrasi.34 Neurotoksisitas anestesi lokal digambarkan sebagai (1) perubahan histologis seperti degenerasi aksonal demielinisasi dan inflamasi; (2) gangguan fisiologis yang berkaitan dengan gangguan sawar darah otak, perubahan pada aliran medulla spinalis dan abnormalitas elektrofisiologis; dan (3) gejala klinis seperti nyeri, perpanjangan defisit sensoris atau motoris, kejang dan koma.34 Meskipun perubahan ini sebagian besar terjadi pada konsentrasi obat diatas kisaran efikasi, ini menimbulkan pertanyaan teoritis mengenai penggunaan anestesi lokal pada MS. Secara khusus, bila dipertanyakan apakah demielinisasi, degenerasi aksonal, inflamasi dan disfungsi sawar darah otak yang berhubungan dengan MS mungkin (1) dieksaserbasi oleh keberadaan komponen anestesi lokal dan (2) penurunan ambang toksisitas anestesi lokal.
LIDOKAIN
Lidokain pada konsentrasi relevan yang klinis lebih neurotoksik daripada konsentrasi yng sama pada anestesi lokal lain.35 Lidokain SA dikaitkan dengan 4-33% insiden dari gejala neurologis postoperatif sementara dan 1 dari 1300 injsiden dari gejala yang lebih lama, yang secara signifikan lebih dari agen anestesi lokal lain.34,35 Gejala-gejala ini biasanya menggambarkan radikulopati lumbosakral (sindrom kauda ekuina), yang muncul kurang dari satu minggu pada mayoritas kasus. Akibat neurologik, khususnya pada sindrom kauda ekuina bisa terjadi lebih sering pada anestesi spinal yang menggunakan lidokain kontinyu, khususnya jika dipakai kateter berkaliber kecil.35
KOMPLIKASI NEUROLOGIS DARI ANESTESI SPINAL
Komplikasi neurologis yang berkaitan dengan SA mencakup sakit kepala post- dural, radikulopati, nervus kranial palsy.36 Contoh yang jarang yaitu emfiema, meningitis aseptik, arachnoiditis, hematoma epidural dan mielitis telah dilaporkan.36 Pada sebuah survei observasi, komplikasi neurologis ditemukan 34 dari 40.640 anestesi spinal dengan lima kasus dengan gejala yang bertahan melewati 3 minggu dan disebut permanen.37 Pada survei skala besar lain, insiden sequelae neurologis permanen adalah 1 dari 65.000 prosedur. Studi ini dan yang lainnya mendukung pernyataan bahwa SA adalah teknik yang relatif aman.
MANAJEMEN ANESTESI PADA MS
Laporan yang telah dipublikasikan mengenai manajemen anestesi pada pasien dengan SA terdiri dari 23 laporan, termasuk 14 laporan kasus dari 4 atau kurang pasien,* delapan seri retrospektif dari 8 sampai 62 pasien, dan satu studi observasi prospektif,7 (lihat tabel 43-1). Laporan ini menjangkau periode lebih dari 60 tahun dan secara jelas bersifat heterogen dalam ukuran, teknik anestesi, manajemen perioperatif, karakterisasi endpoint, lama follow up dan laporan dari penemuan neurologis. Pada banyak makalah, detail dari prosedur anestesi, seperti ukuran dan tipe jarum, dosis, barisitas dari anestesi lokal tidak dipaparkan. Pada tabel 43-1 semua laporan perubahan neurologis post operatif didaftar berdasarkan kealamian mereka, durasi atau perkiraan etiologi.
Setelah mempertimbangkan seri yang lebih besar yang mencakup delapan atau lebih pasien, total 327 pasien mengalami 511 prosedur anestesi, mencakup 228 anestesi umum, 105 epidural, 29 spinal, dan 149 anestesi lokal. Setelah follow up selama berhari-hari sampai berbulan-bulan, 93 episode perubahan neurologis postoperatif ditemukan, berdasarkan perhitungan kasar, ini adalah mencakup 93/511 atau 18,2%. Perubahan neurologis post operatif ditemukan pada 4/29 dari anestesi spinal (14%), 16/228 anestesi umum (16%) dan 6/149 infiltrasi anestesi lokal (4%). Data dari anestesi umum adalah dari enam studi, tidak ada yang mungkin berhubungan dengan perubahan neurologis pada periode post operatif selain hipertermia, yang merupakan penemuan konsisten pada satu laporan.13 Data tentang epidural berasal dari empat studi, tapi semua perubahan neurologis yang dilaporkan terjadi pada satu studi observasi prospektif dari kehamilan atau hasil setelah kehamilan pada 254 pasien wanita dengan MS, 42 diantaranya menerima anestesi epidural.7 Setelah pasien yang menerima dan yang tidak menerima epidural dibandingkan, jumlah relaps tidak terlalu berbeda secara signifikan.7
ANESTESI SPINAL PADA MS
- Lima laporan pertama dari SA yang dilakukan dalam setting perubahan jangka panjang MS dari fungsi neurologis diinterpretasi sebagai relaps penyakit39-42 atau onset.16,43 Penulis dari berbagai makalah ini mengekspresikan perhatian mengenai hubungan antara eksaserbasi neurologik dengan SA.
- Pada contoh 42 pasien MS yang mengalami bedah dengan anestesi umum atau anestesi spinal. Bamford dkk47 menemukan dua kasus dari perubahan neurologis pada sembilan pasien yang menjalani SA; satu dari kasus ini adalah pasien dimana gejala sementara terjadi dalam hubungannya dengan sepsis luka, yang lain adalah parturien yang mengalami kelemahan ekstremitas bawah unilateral yang persisten selama beberapa bulan setelah melahirkan dalam pengaruh SA. Karena jumlah perubahan neurologis lebih kecil daripada anestesi umum, penulis lebih menyukai SA
- Bouchard dkk44 mempelajari sembilan pasien dengan MS yang mengalami 14 prosedur bedah urologi atau plastik di bawah SA dengan prilokain, atau tetrakain dan melaporkan hanya satu abnormalitas neurologik postoperatif, defisit sensoris ekstremitas bawah sementara; berdasarkan hasil ini, penulis menyimpulkan SA merupakan teknik yang aman pada populasi pasien ini.
- Kytta dan Rosenberg24 menganalisa 56 pasien dengan MS, di mana dua diantaranya menerima SA, dan tiga anestesi epidural tanpa perubahan neurologis postoperatif; namun penulis mencatat adanya hipotensi intraoperatif refraktif terhadap pemberian cairan dan vasopresor pada pasien yang diberikan anestesi regional.
- Dua makalah mengenai penggunan opioid intratekal45,46; satu dari kasus-kasus ini, seorang pasien dengan MS yang mengalami penyakit paru restriktif berat yang berhasil menjalani kolektomi sigmoid dengan ametokain dan diamorfin dengan teknik anestesi spinal kontinyu, tanpa berkaitan dengan perubahan neurologis postoperatif.46
- Levesque dkk47 melaporkan seorang pasien yang mengalami nervus palsy saraf keenam kanan, satu hari setelah prosedur anestesi dengan SA, yang oleh penulis disimpulkan sebagai presipitasi oleh SA.
AREA KETIDAKPASTIAN
Kontroversi seputar apakah eksaserbasi MS memiliki keterkaitan dengan kejadian perioperatif harus dibicarakan dalam diskusi yang lebih luas mengenai apakah, bagaimana, dan kepada apa pemicu lingkungan berhubungan dengan relaps penyakit ini. Telah diduga bahwa progresi dari penyakit ini tergantung dari konstelasi faktor lingkungan yang mengenai pasien yang memiliki predisposisi genetik, masih dicoba untuk mengidentifikasi faktor nongenomik yang secara meyakinkan mempredikisi bahwa relaps MS telah menghasilkan sedikit hasil yang konsisten.3,4,12. Keadaan di mana fakta terkuat, periode postpartum7,8 hanya memperhitungkan proporsi kecil dari eksaserbasi penyakit pada populasi MS.
Berikut ini adalah beberapa pertanyaan yang dapat ditujukan dalam studi klinik dan eksperimental:
- Survei epidemiologi untuk menentukan apakah periode perioperatif bebas dari kaitan dengan resiko dari eksaserbasi penyakit yang lebih besar dari yang diperkirakan. Perubahan penyakit perioperatif perlu dikarakterisasi sebagai onset penyakit, relaps, pseudoeksaserbasi dan konversi dari relapsing-remitting menjadi progresif sekunder. Kriteria untuk membedakan antara gejala neurologik yang berkaitan dan tidak berkaitan dengan MS harus jelas pada studi ini.
- Jika periode perioperatif diketahui meningkatkan resiko relaps, studi observasi diperlukan untuk menandai masing-masing kontribusi anestesi, bedah, atau faktor perioperatif lain dan hubungan antara MS dan agen anestesi spesifik dan teknik anestesi seperti SA.
- Studi diperlukan untuk memeriksa efek anestesi lokal dalam setting demielinisasi. Penelitian bisa dilakukan dengan menggunakan hewan yang memiliki ensefalomielitis autoimun eksperimental, sebuah model yang memberikan banyak aspek patofisiologis dengan MS pada manusia.2
- Investigasi lebih lanjut diperlukan untuk menjelaskan perubahan yang terkait MS pada tipe, fungsi, distribusi dan densitas chanel sodium,26 sebagaimana keberadaan bloker chanel sodium endogen,27 bisa mempengaruhi efek dan toksisitas dari anestesi lokal.
REKOMENDASI PENULIS
Gejala neurologis postoperatif pada pasien dengan MS dapat memberikan perubahan pada aktivitas penyakit atau komplikasi perioperatif yang tidak berkaitan dengan MS. Jika perubahan aktivitas penyakit terjadi, ini bisa berhubungan atau tidak berhubungan dengan kejadian perioperatif. Data terbaru yang tersedia tidak bisa memberikan perbedaan yang jelas di antara kemungkinan-kemungkinan ini.
Data dari hasil perioperatif pada setting MS tidak cukup untuk memberikan pernyataan yang berhubungan dengan ketepatan teknik anestesi spesifik. Keputusan untuk melakukan anestesi regional harus dibuat setelah melakukan pertimbangan benefit dan resiko.
Review sistemik terbaru menunjukkan bahwa blokade neuroaksial, digunakan sendirian atau dalam kombinasi dengan anestesi umum, dapat berpengaruh secara signifikan terhadap mortalitas setelah operasi,48; namun, dua percobaan random berskala besar telah gagal untuk memperkuat efek ini.49,50 meskipun reduksi dalam komplikasi pulmonal ditemukan pada satu dari semua itu.49 Sampai didapatkan data yang lebih banyak, akan masuk akal untuk membatasi penggunaan anestesi regional pada individu dengan MS yang memiliki kondisi yang terjadi bersama-sama dimana terdapat kepastian yang lebih besar mengenai manfaat hasil yang mungkin, khususnya, pasien dengan disfungsi pulmonal atau kehamilan. Wanita memiliki resiko tinggi terjadinya relaps pada periode post partum, ini tampaknya tidak dipengaruhi oleh pemakaian anestesi epidural.7
- Preoperatif, dokter harus melakukan review perjalanan penyakit, terapi, gejala terkini, seperti pemeriksaan neurologis, riwayat dari penggunaan anestesi sebelumnya harus diperoleh. Pasien harus sadar dengan kemungkinan eksaserbasi neurologis postoperatif tanpa terkait dengan teknik anestesi yang direncanakan.
- Intraoperatif dan postoperatif, tujuannya termasuk penghindaran dari hipertermia, seperti antisipasi dari insufisiensi kardiak (disfungsi otonom) dan insufisiensi respirasi (aspirasi, penyakit paru restriktif). Suplementasi glukokortikoid sebaiknya diberikan secara relevan.
- Postoperatif, pasien sebaiknya dinilai dengan perhatian ketat yang diberikan terhadap perubahan gejala dan tanda fisik. Gejala neurologis baru perlu dengan seksama dikarakterisasi, didokumentasi dan diinterpretasi. Jumlah data perioperatif yang diperlukan untuk membedakan MS dari komplikasi yang tidak berkaitan, dan untuk memutuskan ketepatan dari intervensi diagnostik dan terapeutik. Perubahan sementara dari gejala neurologis sebaiknya dievaluasi dengan follow up.
..
my directory
YOGYAKARTA TIME
Link Anestesi
Link Jurnal Anestesi
Link Fakultas
Buku Tamu
Other Link
Labels
- anestesi (52)
- buku-ebook (3)
- information (4)
- inspiring (27)
- sekedar info (2)
- story (6)
Recent Post
Updates your Email!
Doctor News
Featured Health News
Hospital Address
Today News
Link Exchange
Friend List
Blog Archive
Live Traffic
(c) Copyright 2009 Anesthesia Freak All Rights Reserved.
Blogger Templates created by Deluxe Templates
Wordpress Theme by Skinpress